高度生殖医療センター(不妊治療)
総合病院の特性を活かし、体外受精と不妊症に対する手術を二本柱とした治療を提供しています。
泌尿器科専門医と連携した男性不妊の治療、不育症の治療、がん治療前の妊孕性温存にも積極的に取り組んでいます。
当センターの特色
当センターでは、女性の年齢とカップルのご希望に応じて個別化した不妊治療を提供しています。まずは、排卵誘発や人工授精といった一般的な不妊治療を行いますが、それで妊娠に至らない場合は不妊症の原因となりうる子宮筋腫、子宮内膜ポリープ、子宮内膜症などに対する手術や体外受精などの高度生殖医療を提案します。
手術を行う際には全身麻酔が必要であり、また手術特有のリスクをともなうことから、積極的に行っている体外受精クリニックはほとんどありません。当センターは総合病院の一部門でもあり、麻酔科専門医による全身麻酔管理のもと、複数の産婦人科専門医が協力して安全な手術を実施できる環境が整っています。また、不妊症の原因の半数は男性因子であるといわれていますが、当センターでは、泌尿器科専門医による男性不妊への対応が可能であり、男性不妊症への手術も積極的に行っています。同じ施設内で一貫した方針に基づいた不妊治療を提供できることが当センターの最大の強みです。
また、当院は、県内では数少ない、妊孕性温存治療を受けることができる施設に認定されています。がんなどの治療により妊孕性低下が予測される方への未受精卵子、胚(受精卵)、精子凍結を積極的に行っています。
香川県不妊・不育症相談センターも設置しており、治療に悩む方々への相談窓口となっています。詳しくはリンクをご参照ください。
香川県不妊・不育症相談センター | 患者相談 | 講座・セミナー・患者相談 | 高松赤十字病院 - 日本赤十字社 [香川県]
不妊症について
不妊症とは?
妊娠を希望し、1年以上夫婦生活を営んでいても妊娠が成立しない場合をいいます。
不妊症の原因は?
女性
排卵障害、卵管閉塞、子宮筋腫や子宮内膜症、加齢による卵子の老化などが主な原因ですが、明らかな原因がみつからないことも多いです。
卵子の老化とは
卵子のもととなる卵祖細胞は胎児期に減数分裂に入り、出生時までにそのすべてが卵母細胞となっていったん休止します。卵母細胞は自己複製する能力をもたず、出生後に新しい細胞が供給されることはありません。思春期をすぎると、月経周期ごとに1−2個の卵母細胞が休止期を脱して減数分裂を再開し、卵子となって排卵されます。つまり、20歳の女性から排卵される卵子は20年の休止期を経て減数分裂を再開したものであり、40歳の女性では40年もの長い休止期を経て減数分裂を再開したものなのです。卵母細胞は休止期の間に徐々に劣化しますので、その後に再開される減数分裂において染色体不分離(染色体が均等に分離されない異常)を起こす頻度は加齢とともに高まります。このため、高齢女性から排卵される卵子はその多くが染色体の数的異常をもっており、正常妊娠にはつながらないのです。これが「卵子の老化」とよばれる現象です。
本邦の体外受精データ
(2024年日本産科婦人科学会報告)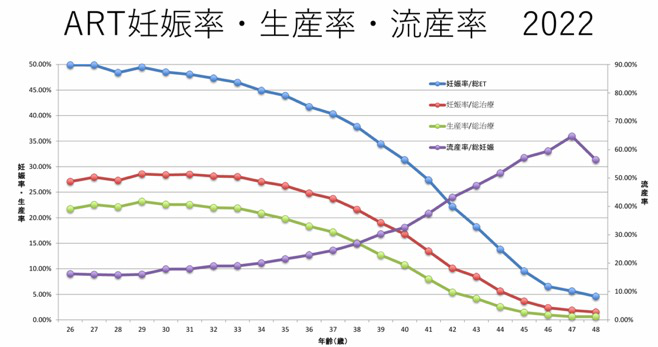
卵子の老化は体外受精でも確認されています。体外受精の胚移植あたりの妊娠率は女性の加齢とともに低下し、たとえうまく妊娠できても流産してしまう率が上昇します。
男性
男性不妊の原因は、造精機能障害、性機能障害、精路通過障害があります。造精機能障害が最多ですが、近年は性機能障害の割合が上昇している傾向があります。無精子症には精子をつくる機能そのものが障害されている非閉塞性無精子症と精巣で精子がつくられているのに通り道がつまっていて出てくることができない閉塞性無精子症があります。
不妊症の治療について
当センターを受診された不妊症カップルの診療の流れ
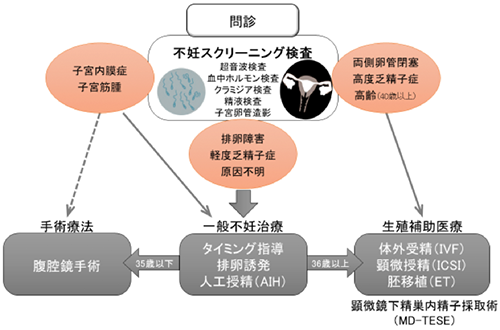
排卵誘発
服薬や注射で卵巣を刺激して排卵をおこし、また体内のホルモン環境を整えます。
タイミング指導
排卵日のタイミングに合わせて夫婦生活を持っていただく方法です。通院により卵胞の大きさやホルモンの測定をして、排卵日を推測します。
人工授精(AIH)
排卵日に合わせて外来で行います。自宅で採取した精液をお持ちいただき、洗浄濃縮したのちにカテーテルを用いて子宮の中に直接注入します。
生殖補助医療
-
体外受精
排卵刺激剤を連日注射し複数の卵子を育て、日帰り手術で採取します。採卵当日に自宅で精液を採取してお持ちいただきます。精液から精子を調製し、採取した卵子と体外で受精させます。
体外受精の方法には以下の2つがあります。
【通常体外受精 conventional IVF】
精子を卵子にふりかけて、受精を待つ方法。【顕微授精 ICSI】
顕微鏡で見ながら細い針を用いて一つの精子を一つの卵子の中に直接注入する方法。精子の数や運動率が極端に低く通常体外受精では受精しないと判断される場合や通常体外受精を試みたが受精しなかった場合に実施します。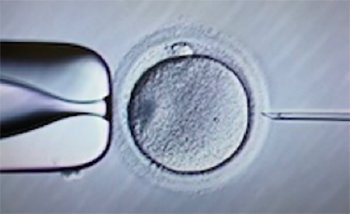
顕微授精 ICSI - 胚移植(ET)
受精した卵子は受精卵あるいは胚と呼ばれます。
受精卵は細胞分裂(卵割)をくりかえし、胚の発生が進んでいきます。
どの発生段階の胚でも子宮に戻すことができ、また余った胚は凍結保存することができます。【初期胚移植】
細胞分裂して4~8細胞になった胚を子宮に戻す方法。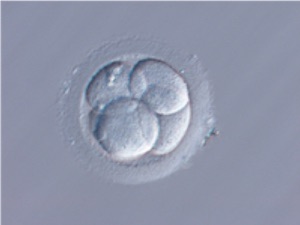
分割胚【胚盤胞移植】
初期胚からさらに培養を続け胚盤胞とよばれる段階まで育ててから子宮に戻す方法。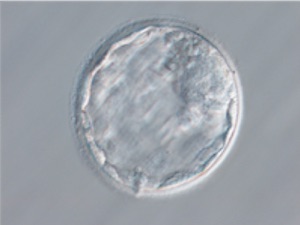
胚盤胞
近年、胚盤胞においては採卵した周期に胚を移植する新鮮胚移植よりも、胚を凍結保存しておいてその後の自然に近い周期に融解して移植する凍結融解胚移植のほうが妊娠率の高いことが明らかとなり、凍結融解胚盤胞移植が主流となっています。
不妊症に対する手術
子宮内膜症、子宮筋腫、クラミジアによる卵管癒着などが不妊原因となっている可能性が高い場合は、腹腔鏡手術や開腹手術による治療を考慮します。腹腔鏡手術は、全身麻酔下に腹壁に5-10㎜の小さい穴を3-4カ所あけ、腹腔内をカメラで観察しながらマジックハンドのような鉗子を用いて腫瘍摘出や癒着剥離を行います。この操作により、子宮、卵管、卵巣といった生殖臓器の位置関係を妊娠に適した状態に整えることができます。
不育症について
不育症とは?
「流死産もしくは生後1週間以内の早期新生児死亡を2回以上繰り返して生児を得られないもの」のことをいいます。死産や早期新生児死亡を経験する女性は少数ですので、不育症のほとんどは反復流産(2回連続する自然流産)であると考えていいでしょう。
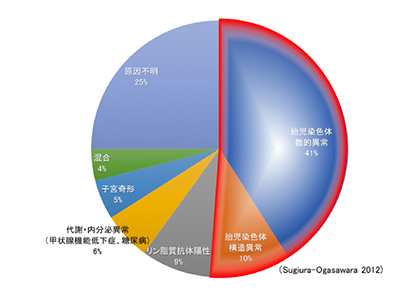
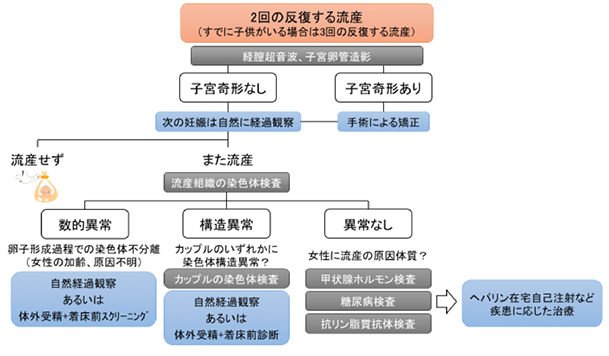
不育症の原因は??
不育症の原因の51%を占める胎児染色体異常には、カップルのいずれも染色体は正常だが胎児に染色体の数的異常(染色体数の不足あるいは過剰)が反復するもの、カップルのいずれかに染色体の構造異常(染色体の部分的な異常)があるため胎児にも染色体の構造異常が反復するものの2種類があります。このいずれに対しても有効な治療法はありませんが、何度か流産を繰り返したのち最終的には80%以上のカップルは生児を得ることができるとされています。生児を得るまでの流産回数を減らす試みとして着床前診断/スクリーニング(体外受精の過程で、受精卵から一つの細胞を取り出して染色体を調べる方法)がありますが、一般医療としての実施は日本産科婦人科学会に承認されておらず、当センターでは行っておりません。
不育症カップルの診療の流れ
男性不妊症外来
夫婦ともに正常な妊娠機能を有しておれば、1年後の妊娠率はおよそ85%です。しかし、夫婦のどちらか一方が不妊の原因を持っていると妊娠は起こりません。WHOの統計によれば、男性側だけに原因がある場合は24%、男女ともに原因がある場合が24%とされており、男性側因子はおよそ半数です。以前は女性が婦人科を受診し、その後に男性が泌尿器科に紹介されることが多かったのですが、最近は男性が先に受診することも珍しくはありません。通常は、1回目の受診日には精巣の診察、超音波検査、血液検査(内分泌検査)を行います。2回目の受診日に、精液検査を行い、治療方針を決定します。検査や診察は男性の場合の方が簡単ですし、男性も受診する方がよいように思われます。
検査
- 精液検査
- 触診
- 内分泌検査、染色体検査(血液検査)
- 超音波検査(エコー)
精液検査では精液量・精子濃度・運動率・正常形態率をみます。
精液所見は変動も大きく、基準値以下でも自然妊娠を否定するものではありません。しかし、不妊治療の方針を考えていくうえで大事な検査となっています。
男性不妊症の原因と治療
- 精路(精管、射精管)の閉塞:小児期の鼠径ヘルニア術後、避妊手術、性感染症、射精管嚢胞など
→ 顕微鏡下精管吻合術、内視鏡による精液流出路の切開術、MD-TESE - 精索静脈瘤:精巣静脈の逆流による造精機能障害
→ 顕微鏡下根治術 - 染色体異常:クラインフェルター症候群など
→ MD-TESE - 内分泌(ホルモン)異常、原因不明
→ ホルモン療法、漢方薬、酵素剤、ビタミン製剤
人工授精(高度生殖医療センター記事参照。こちらをクリック)、MD-TESE(無精子症)
当院では無精子症の場合、MD-TESE(顕微鏡下精巣内精子採取術)を行っています。
TESEには肉眼的に組織を採取する従来のTESEと、顕微鏡下に組織を採取するMD-TESEという方法があります。
従来のTESEでは、肉眼的に見える範囲で、組織を大きな塊で採取していたのに対し、MD-TESEでは20倍の拡大視野で、精密、選択的に組織を採取できます。余計な部分を取らなくてすむため、MD-TESEの方が精子の回収率が高く、また精巣へのダメージが少ないことが報告されています。2~3日の入院でこの治療を行っています。
当院では院内で泌尿器科と産婦人科が連携しており、患者さんが泌尿器科と産婦人科の別々の病院を行き来することなく、スムーズにMD-TESE、体外受精の計画を進めていくことができるように尽力しています。
最新式の手術用顕微鏡
がん治療前の妊孕性温存について
がん治療の飛躍的な進歩により、患者さんのがんを克服した後の生活の質(QOL)にも目が向けられるようになってきました。若い患者さんに対するがん治療では、その内容によっては子宮・卵巣・精巣など生殖臓器の喪失や機能不全がおこり、将来子供をもつことができなくなる(妊孕性の廃絶)リスクがあります。妊孕性の廃絶は、がん克服後のQOLを低下させる一つの大きな要素となりえます。このような患者さんであっても、がんの治療前に精子、未受精卵子、胚(受精卵)、卵巣組織を凍結保存しておくことで、がんを克服した未来に妊娠・出産ができる可能性を残すことができます。当センターでは、このような「妊孕性温存治療」も提供しております。
高松赤十字病院は「妊孕性温存療法実施医療機関(検体保存機関)」および「温存後生殖補助医療施設」に認定されました。これらの妊孕性温存治療は保険適用がなくすべて自費診療ではありますが、患者さんの負担軽減のために香川県の妊孕性温存治療費助成事業もあります。
妊孕性温存治療は、原疾患の治療とのかねあいがとても大切です。原疾患の状況によっては、治療開始まで時間的猶予がないことも多いとは思います。当センターでは、そのような場合でも個々の患者さんにとっての最善策を計画させていただきますので、ぜひご相談ください。
日本がん・生殖医療学会のホームページではさらに詳細な情報を得ることが可能です。
治療にかかる費用と公的助成金について
不妊治療にかかる料金(2025年8月~)
| 項目 | 自由診療(税込) | 保険適用(3割) | |
|---|---|---|---|
| 【人工受精】 | |||
| 一般不妊治療管理料 | ¥2,750 | ¥750 | |
| 人工授精 | ¥20,020 | ¥5,460 | |
| 【体外受精・顕微授精】 | |||
| 抗ミュラー管ホルモン(AMH) | ¥6,567 | ¥1,791 | |
| 生殖補助医療管理料 | ¥3,300 | ¥900 | |
| 採卵術 | 1個 | ¥61,600 | ¥16,800 |
| 2〜5個 | ¥74,800 | ¥20,400 | |
| 6〜9個 | ¥95,700 | ¥26,100 | |
| 10個以上 | ¥114,400 | ¥31,200 | |
| 体外受精管理料 | ¥35,200 | ¥9,600 | |
| 顕微授精管理料 | 1個 | ¥41,800 | ¥11,400 |
| 2〜5個 | ¥63,800 | ¥17,400 | |
| 6〜9個 | ¥99,000 | ¥27,000 | |
| 10個以上 | ¥129,800 | ¥35,400 | |
| ※体外受精と顕微受精の両方を実施した場合 体外受精管理料の半額+顕微受精管理料 | |||
| 卵子調整加算 (カルシウム・イオノフォア) |
¥11,000 | ¥3,000 | |
| 新鮮精子加算 | ¥11,000 | ¥3,000 | |
| 採取精子調整管理料 精巣内精子採取術の場合 |
¥55,000 | ¥15,000 | |
| 精子凍結保存管理料(導入時) | 精巣内精子採取術の場合 | ¥16,500 | ¥4,500 |
| 精巣内精子採取術以外 | ¥11,000 | ¥3,000 | |
| 精子凍結保存維持管理料 (1年に1回)1年経過後 |
¥7,700 | ¥2,100 | |
| 受精卵・胚培養管理料 | 1個 | ¥49,500 | ¥13,500 |
| 2〜5個 | ¥66,000 | ¥18,000 | |
| 6〜9個 | ¥92,400 | ¥25,200 | |
| 10個以上 | ¥115,500 | ¥31,500 | |
| 胚盤胞作成加算 | 1個 | ¥16,500 | ¥4,500 |
| 2〜5個 | ¥22,000 | ¥6,000 | |
| 6〜9個 | ¥27,500 | ¥7,500 | |
| 10個以上 | ¥33,000 | ¥9,000 | |
| 胚凍結保存管理料 | 1個 | ¥55,000 | ¥15,000 |
| 2〜5個 | ¥77,000 | ¥21,000 | |
| 6〜9個 | ¥112,200 | ¥30,600 | |
| 10個以上 | ¥143,000 | ¥39,000 | |
| 胚凍結保存維持管理料 (1年に1回) |
¥38,500 | ¥10,500 | |
| 新鮮胚移植 | ¥82,500 | ¥22,500 | |
| 凍結・融解胚移植 | ¥132,000 | ¥36,000 | |
| アシステッドハッチング加算 | ¥11,000 | ¥3,000 | |
| 高濃度ヒアルロン酸含有培養液加算 | ¥11,000 | ¥3,000 | |
| 精子融解料(凍結料に含む) | - | - | |
| 再採精料(手技料に含む) | - | - | |
| 先進医療 (自費非課税) |
タイムラプス培養加算 | ¥30,000 | ¥30,000 |
| 膜構造を用いた生理学的精子選択術(ZyMōt) | ¥33,000 | ¥33,000 | |
| ヒアルロン酸を用いた生理学的精子選択術(PICSI) | ¥22,000 | ¥22,000 | |
※別に薬剤料、注射料、検査料がかかります。
※保険適用の場合には、高額療養費制度がご利用になれます。
妊孕性温存にかかる料金 2024.6.1より適用
| 項目 | 自由診療(税込) | |
|---|---|---|
| 精巣内精子採取術 (入院料・薬剤料・検査料別途要) |
¥270,600 | |
| 採取精子調整管理料 精巣内精子採取術の場合 |
¥55,000 | |
| 精子凍結保存管理料(導入時) | 精巣内精子採取術の場合 | ¥16,500 |
| 精巣内精子採取術以外 | ¥11,000 | |
| 精子凍結保存維持管理料 (1年に1回)2年目以降 |
¥7,700 | |
| 採卵術 | 1個 | ¥61,600 |
| 2〜5個 | ¥74,800 | |
| 6〜9個 | ¥95,700 | |
| 10個以上 | ¥114,400 | |
| 卵子培養管理料 | 1個 | ¥49,500 |
| 2〜5個 | ¥66,000 | |
| 6〜9個 | ¥92,400 | |
| 10個以上 | ¥115,500 | |
| タイムラプス培養加算 (先進医療:自費非課税) |
¥30,000 | |
| 卵子凍結料 | 1個 | ¥55,000 |
| 2〜5個 | ¥77,000 | |
| 6〜9個 | ¥112,200 | |
| 10個以上 | ¥143,000 | |
| 卵子凍結保存料(2年目以降)1年毎 | ¥38,500 | |
| 卵巣組織採取術 (入院料・手術料・検査料等含む) |
¥671,000 | |
| 卵巣組織凍結料 | ¥198,000 | |
| 卵巣組織凍結保存料(2年目以降)1年毎 | ¥38,500 | |
※別に薬剤料、注射料、検査料がかかります。
不育症治療費助成制度について
【対象となる治療】 不育症治療のためのヘパリン療法
【担当窓口】
香川県健康福祉部 子ども政策推進局(子ども政策課・子ども家庭課)
電話:087-832-3285
がん患者等妊孕性温存治療費助成制度について
【対象となる治療】 がん等の治療にあたって行う妊孕性温存治療(卵子もしくは卵巣組織の採取および凍結、胚(受精卵)の凍結、精子の採取および凍結)
【担当窓口】
香川県健康福祉部 子ども政策推進局(子ども政策課・子ども家庭課)
電話:087-832-3285
スタッフおよび施設について
| スタッフ名 | 専門分野 | 認定医・専門医等 |
|---|---|---|
|
|
産科婦人科、生殖医療 | 日本産科婦人科学会専門医・指導医 日本周産期・新生児医学会専門医・指導医(母体・胎児) 日本生殖医学会生殖医療専門医 母体保護法指定医 日本がん治療認定医機構がん治療認定医 |
|
|
泌尿器科一般、男性性機能障害、男性不妊症 | 日本泌尿器科学会専門医・指導医 日本泌尿器内視鏡・ロボティクス学会 泌尿器腹腔鏡技術認定医 日本泌尿器内視鏡・ロボティクス学会 泌尿器ロボット支援手術プロクター認定医 |
|
|
産婦人科 | 日本産科婦人科学会専門医 日本周産期・新生児医学会 周産期専門医(母体・胎児) 母体保護法指定医 |
|
|
産婦人科 | 日本産科婦人科学会専門医 母体保護法指定医 |
|
|
産婦人科 | 日本産科婦人科学会産婦人科専門医 母体保護法指定医 暫定がん生殖ナビゲーター |
|
|
日本卵子学会資格認定 生殖補助医療胚培養士 日本不妊カウンセリング学会 体外受精コーディネーター |
|
|
|
日本卵子学会資格認定 生殖補助医療胚培養士 | |
|
|
日本卵子学会資格認定 生殖補助医療胚培養士 日本生殖心理学会認定 生殖医療相談士 |
高度生殖医療センター
センターは採卵室と培養室の2つの部屋で構成されています。どちらも陽圧換気システムを備えており、手術室と同様の清浄度クラスⅡの清潔区域となっています。採卵室では採卵や胚移植といった実際の処置を行い、培養室では精子の調整や受精卵の培養といった培養業務を行なっています。
採卵室

クリーンベンチ

顕微授精を行う顕微鏡
先進医療について
タイムラプスインキュベーターによる培養
インキュベーターとは、受精卵(胚)を育てる培養器のことです。インキュベーター内は子宮の中と同じような環境に設定され、常に一定に整えられています。
タイムラプスインキュベーターは、顕微鏡機能を持つ高性能カメラが備えられており、培養している受精卵を一定間隔で自動的に撮影し、分割の様子をモニターで動画のように観察できる培養器です。
写真はモニターで確認できるため、受精卵をインキュベーターの外に出すことなく継続的にモニタリングして評価ができます。時間を遡って、より正確な受精確認や分割の状態の詳しい把握ができます。インキュベーターへの出し入れが発生しないため、光への曝露、温度変化、pH変化によるストレスや、移動時に些細な衝撃などを与えることもありません。
また、タイムラプスインキュベーターで培養を行うことで、AIによる胚評価システムで評価することもできるため、移植胚の選択、優先順位の参考にもなります。

PICSI
顕微授精(ICSI)では、胚培養士が顕微鏡下で形態と運動性の良好な精子を選んでいます。形態が正常で運動性の良好な精子はDNAの損傷のない確率が高いといわれているためです。
しかし、形態や運動性が良好な精子は、必ずしもDNA損傷のない成熟した精子とは限りません。DNA損傷の少ない成熟した精子はヒアルロン酸という物質に結合する能力があり、その特徴を活かして良好な精子を選別し、ICSIを行う方法がヒアルロン酸を用いた生理学的精子選択術(PICSI)です。
ヒアルロン酸と結合することができる形態やDNAの状態が良好な精子を使用することで、受精卵の発育促進が期待できます。また、良好な受精卵を移植することで、妊娠率を高めたり、流産のリスクを下げたりする可能性があります。
ZyMōtスパームセパレーター
膜構造を用いた生理学的精子選択術は、特殊な構造を持つ装置(当院ではZyMōtスパームセパレーター)を使用して、良好な精子を回収できる方法です。
従来の方法は、試薬の上に精液を乗せて、遠心分離する事で、良好な精子を回収していました。しかし、この方法は、遠心分離によって精子DNAに物理的な影響を与えるだけでなく、精子を回収するために多くの工程と長い時間が必要でした。精子の回収に多くの工程と時間を要することにより、発生した活性酸素が精子DNAの断片化を引き起こす可能性も報告されています。精子DNAの断片化は、胚発生の3日目以降に影響を与え、胚盤胞到達率や妊娠率の低下、流産率の上昇に関連すると考えられています。
ZyMōtスパームセパレーターは、遠心分離せずに、短時間で良好な精子のみを回収するデバイスです。遠心分離をせずに精子を回収できるため、精子DNAに物理的な損傷が起こることを防ぐことができます。また、工程が少なく、短時間で処理が完了するため、活性酸素による精子DNAの断片化を低減することができます。ZyMōtスパームセパレーターの使用は、従来法による治療と比較して、胚盤胞到達率、着床率、妊娠率などが向上したことが報告されています。
患者さん・地域の先生方へ
昨今、女性の加齢による卵子の質の低下が社会問題ともなっています。比較的高齢の不妊女性にとっては、できるだけ早期に体外受精までステップアップすることが、妊娠できるチャンスを広げるという意味で非常に大切です。挙児希望の強い不妊患者さんがおられましたら、機を逸することなく、できるだけ早く当センターまでご紹介いただけると幸いです。
婚姻関係の確認
一般不妊治療、体外受精不妊治療にあたり、婚姻関係を確認させていただく必要があるため、通院中の患者さん皆様に婚姻関係の確認させていただきます。戸籍謄本(有効期限:3ヶ月以内に発行された全部事項証明書)をご夫婦で1通ご提出ください。
※事実婚にて治療を希望される方は、両人分の戸籍謄本の提出と別途書類を記入していただきます。
- 高松赤十字病院 高度生殖医療センターに関するお問い合わせ
- 平日9:00-17:00
- 087-831-7101(代表)
- 高松赤十字病院産婦人科外来までお願いします。