循環器内科
基本情報
スタッフ紹介

| スタッフ名 | 専門分野 | 認定医・専門医等 |
|---|---|---|
|
|
循環器全般、PCI、 ペースメーカー 不整脈、心不全 |
日本内科学会認定内科医・総合内科専門医 日本循環器学会専門医 日本心血管インターベンション治療学会認定医・専門医 日本不整脈学会専門医 ICD/CRT研修修了医 日本内科学会JMECCインストラクター 植込型補助人工心臓管理医 (所属学会) 日本心臓病学会 日本不整脈心電図学会 日本心不全学会 日本人工臓器学会 |
|
|
循環器全般・PCI・心不全 | 日本内科学会認定内科医 日本循環器学会専門医 日本心血管インターベンション治療学会認定医・専門医 (所属学会) 日本糖尿病学会 日本不整脈心電図学会 日本心臓リハビリテーション学会 |
|
|
循環器全般・高血圧・心不全 | 日本内科学会認定内科医・総合内科専門医 日本循環器学会専門医 日本心血管インターベンション治療学会認定医 日本フットケア学会認定フットケア指導士 (所属学会) 日本心臓病学会 日本高血圧学会 日本超音波学会 日本不整脈心電図学会 |
|
|
循環器全般・SHD | 日本循環器学会専門医 日本内科学会認定内科医・総合内科専門医 日本心血管インターベンション治療学会認定医・専門医 SHD心エコー認定医 経カテーテル的大動脈弁置換術関連学会協議会 経カテーテル的大動脈弁置換術(TAVR)指導医 (所属学会) 日本超音波医学会 日本心エコー図学会 日本心不全学会 |
|
|
循環器全般・PCI・末梢動脈疾患 | 日本内科学会認定内科医 日本心血管インターベンション治療学会認定医・専門医 日本循環器学会専門医 日本フットケア足病医学会認定師 植込型補助人工心臓管理医 (所属学会) 日本心血管インターベンション治療学会 日本内科学会 日本循環器学会 日本フットケア足病医学会 日本心臓リハビリテーション学会 日本心不全学会 日本人工臓器学会 日本高血圧学会 |
|
|
循環器内科、集中治療、不整脈 | 日本内科学会認定内科医 日本循環器学会循環器専門医 日本集中治療医学会専門医 (所属学会) 日本内科学会 日本循環器学会 日本集中治療医学会 日本不整脈心電学会 日本救急医学会 |
|
|
循環器全般、不整脈 | 日本内科学会認定内科医・総合内科専門医 日本循環器学会専門医 日本不整脈心電学会認定不整脈専門医 植込型除細動器/ペーシングによる心不全治療履修 (所属学会) 日本内科学会 日本循環器学会 日本不整脈心電学会 |
|
|
循環器全般 | 日本内科学会認定内科医・総合内科専門医 日本循環器学会専門医 日本心血管インターベンション治療学会認定医 日本心血管インターベンション治療学会心血管カテーテル治療専門医 日本周術期経食道心エコー認定医 日本心エコー図学会心エコー図専門医・SHD心エコー図認証医 経カテーテル的心臓弁治療関連学会協議会 経カテーテル的大動脈弁置換術(TAVR)実施医・指導医 日本超音波医学会超音波専門医・指導医(循環器) 日本救急医学会救急科専門医 (所属学会) 日本内科学会 日本循環器学会 日本超音波医学会 日本心エコー図学会 日本救急医学会 日本心血管インターベンション治療学会 |
|
|
循環器全般 | 日本内科学会認定内科医 日本循環器学会専門医 日本心臓リハビリテーション学会認定心臓リハビリテーション指導士 (所属学会) 日本内科学会 日本循環器学会 日本心臓リハビリテーション学会 日本心エコー図学会 |
|
|
循環器全般 | 日本心血管インターベンション治療学会認定医 (所属学会) 日本内科学会 日本循環器学会 日本心血管インターベンション治療学会 |
|
|
循環器 | 日本専門医機構認定内科専門医 |
|
|
循環器全般 | 日本専門医機構認定内科専門医 (所属学会) 日本内科学会 日本循環器学会 |
|
|
循環器 | |
|
|
心臓病一般、高血圧、老年病 | 日本内科学会認定内科医 日本循環器学会専門医 日本老年医学会専門医 日本高血圧学会高血圧専門医・指導医 |
|
|
不整脈(アブレーション) | 日本内科学会認定内科医・総合内科専門医 日本循環器学会専門医 日本不整脈学会専門医 |
臨床研究のお知らせ
心房細動に対するカテーテルアブレーション治療を予定された患者さんへ
心房細動治療の現状を把握するための多施設共同前向き登録観察研究[PDF:188KB]
概要
循環器疾患は心筋梗塞、急性心不全などの緊急救命治療を要する疾患から、高血圧や不整脈、慢性心不全や閉塞性動脈硬化症などの慢性疾患があり、救急治療と慢性治療を要す分野になります。24時間救急を行うためのホットラインや循環器当直と、月~金曜日まで循環器新患外来を設置して迅速な対応に努めています。
高齢化社会により循環器疾患は増加の一途をたどり、現在死亡原因の2位となっています。狭心症、心筋梗塞といった虚血性心疾患や不整脈、弁膜症、閉塞性動脈硬化症など循環器疾患も多様化し、より専門性の必要な分野となっており、我々も研鑽に努めチーム医療を重視しています。
当院の特色は県下最大級の病床数をもつ総合病院であり、かつ救急対応可能な心臓血管外科が併設されていることから、合併症の多い病態やリスクの高い重症患者様への対応が使命であると考えております。循環器疾患は一度発症すると一生付き合っていかなければならない油断できない疾患ではありますが、治療によっては健康を取り戻すことが可能な疾患でもあり、24時間体制での救急医療の推進と、地域医療機関との連携を深め、かかりつけ医の先生方と一緒に皆様の心臓を守り健康な暮らしの手助けをめざしています。
虚血性心疾患
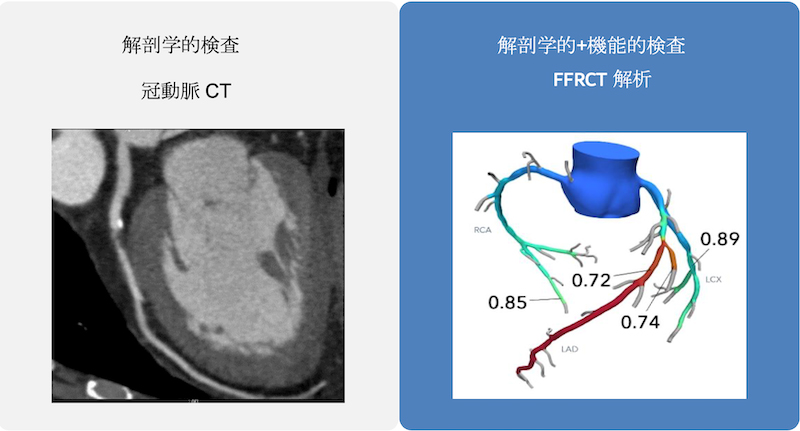
冠動脈狭窄の精査のため、運動負荷試験や冠動脈CTによるスクリーニングと負荷シンチや冠動脈造影での虚血精査を行います。
冠動脈CTでは、血管狭窄による重症度を評価するFFR-CT解析を付加することにより、薬物治療か血行再建術が必要かの判断を行うシステムを構築しています。血管狭窄の重症度が高い場合は冠動脈造影検査が必要となります。
冠動脈造影は患者様の負担軽減のため外来での検査も行っています。
医師・看護師・放射線技師・臨床工学師が連携して施行しており、緊急時は365日24時間体制で15分以内にスタッフが招集され対応しています。
冠動脈形成術の適応ついては、心筋シンチや冠予備能比を用いた生理学的評価を行って、適切な治療を行うように努めています。
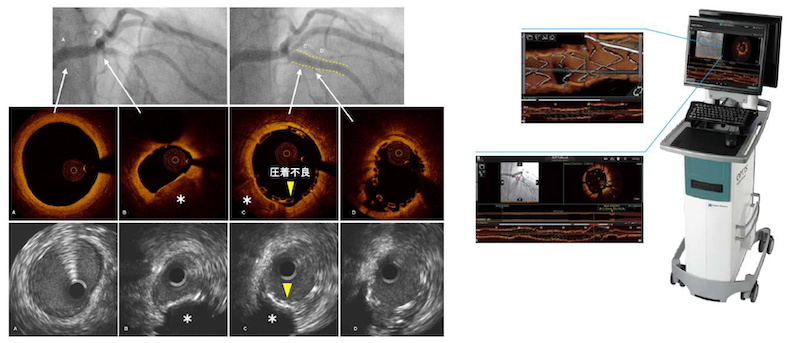
治療時は、冠動脈病変の評価のため、従来通りの血管超音波(IVUS)に加え、より解像度の高い光干渉断層法 (Optical Coherence Tomography; OCT)での観察を行なって治療の適正化を行っています。
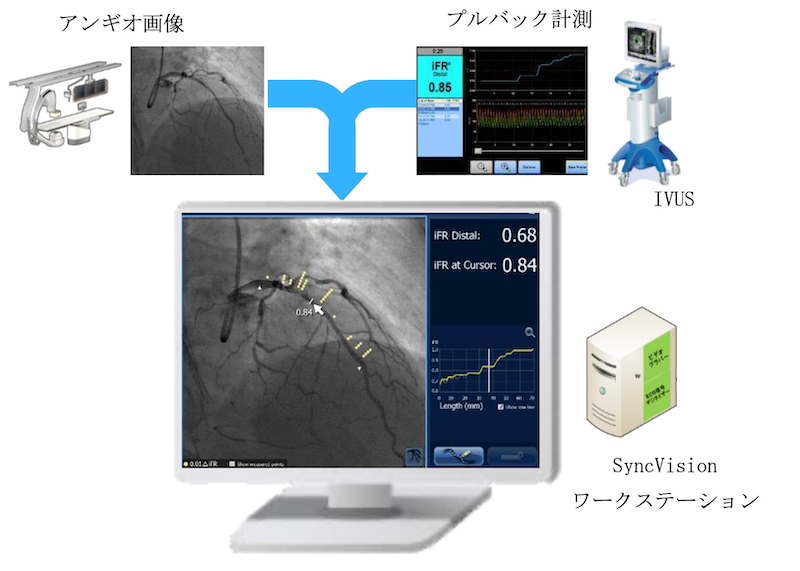
また、必要な治療部位を正確に判断するためのシステムを導入しました。SyncVisionという画像解析を用いると病変長と狭窄の程度が可視化され、的確な治療戦略を立てることが可能になりました。
日帰り心臓カテーテル検査
AM8:30~ 来院
AM9:00~ 検査(約30分)
PM1:00頃 止血処置が終了
結果説明して帰宅
※遠方・小豆島の方や透析の方でも日帰り検査ができます。
遠位橈骨動脈より穿刺
弁膜症
2014年より弁膜症外来を開設し、2017年9月より大動脈弁狭窄症(AS)に対する経カテーテル的大動脈弁留置術(TAVI)を開始しました。2020年4月より本館北タワーがオープンし、手術室の新設に伴い新しいハイブリットルームが完成し最新の装置が導入されました。症例数も増えてきており、2021年9月、一般社団法人 日本経カテーテル心臓弁学会より、毎年安定して手術件数を実施している施設のみが受けられる「TAVI専門施設」に認定されました。これは香川県では初めてであり四国では3番目の認定となり、このことが2021年11月にメディアでも取り上げられました。今後も安全な治療が期待されます。
また、僧帽弁閉鎖不全症(MR)に対する経カテーテル治療であるMitraClipも2022年10月より開始となりました。特に心機能低下に伴う機能性僧帽弁閉鎖不全症や開心術がハイリスクな僧帽弁逸脱症などが対象になります。
不整脈治療
徐脈性不整脈に対してはペースメーカー植え込み、頻脈性不整脈に対しては薬物治療に加えアブレーション治療が必要となります。
徐脈性不整脈に対するペースメーカー治療は、高齢化に伴い増加しています。
特殊なペースメーカーとしてリードレスペースメーカー、致死性不整脈に対する除細動器付きペースメーカー、心不全治療のための両心室ペースメーカーの植え込みも施行しています。
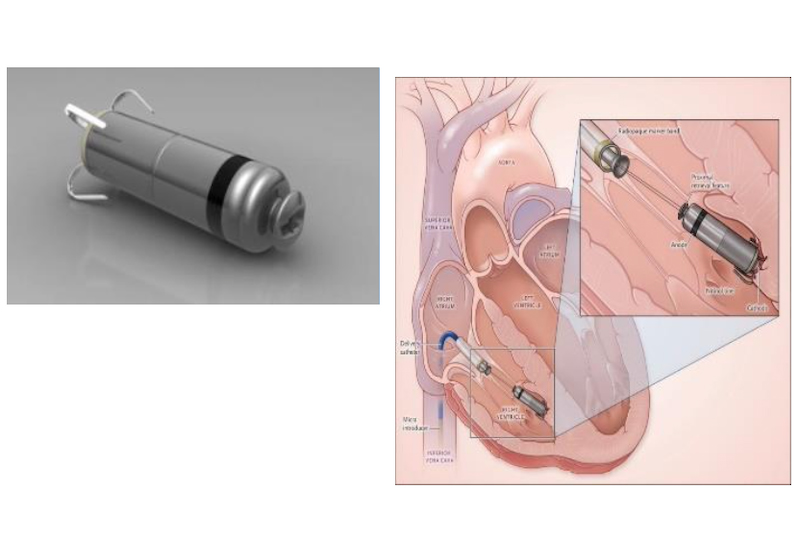
リードレスペースメーカー
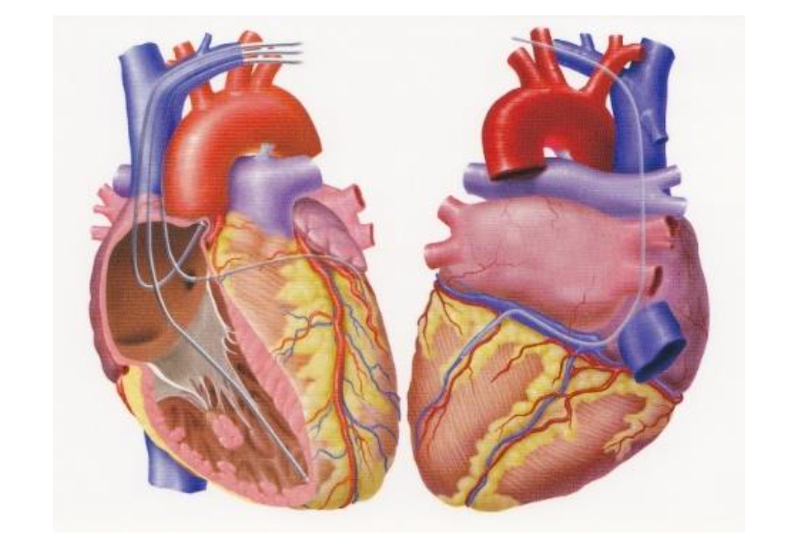
両心室ペースメーカー
アブレーション治療について
初めに
不整脈と様々な種類がありますが、心臓の動きが乱れる(不整になる)病気の総称です。
心房細動に代表される各種不整脈は、無症候性の方がいる一方で、発作の度に強い症状に悩まされる方も多い疾患です。
カテーテルアブレーション治療は、不整脈の根治を目指した治療になります。カテーテル手術は血管への穿刺(少し太めの管を刺す)による治療のため、外科的手術のような切開を伴わない負担の少ない治療です。
ただ、少ないとは患者様負担や合併症のリスクもありますし、残念ながら治療後の再発のリスクもあります。
ここでは心房細動を中心としたカテーテルアブレーションにおける患者負担軽減への取り組みや新しい治療方法による安全性などの向上についてご紹介します。
心房細動カテーテルアブレーションの進歩
心房細動のカテーテルアブレーションは1998年に肺静脈への治療介入が報告されて後、様々な知見と手術器具の進歩にてより安全かつ有効な治療へと年々進化しています。
2000年に現在でも中心的な手術法である肺静脈隔離術が報告され、高周波アブレーションにより肺静脈隔離術が施行されておりました。現在でも様々なアブレーション手術に使用されている高周波アブレーションには、その汎用性の高さの一方で、手技的な難しさや心タンポナーデを含めた合併症などの危険性がありました。それに続いて2014年にはクライオアブレーションというバルーンカテーテルが出現し、高周波に比べて簡便のため手技的な難易度の低下や術者間での治療成績の安定化、合併症リスクの低減などが得られるようになりました。そして、それに伴いガイドラインでも心房細動アブレーションの推奨度が向上していき、2018年では薬物療法の先行が推奨さえておりましたが(図1)、2024年のガイドラインではクライオバルーン(図2)を用いたカテーテルアブレーションを有症候性発作性心房細動において、アブレーションを第一選択とすることが第一選択治療のひとつとなりました。(図3)
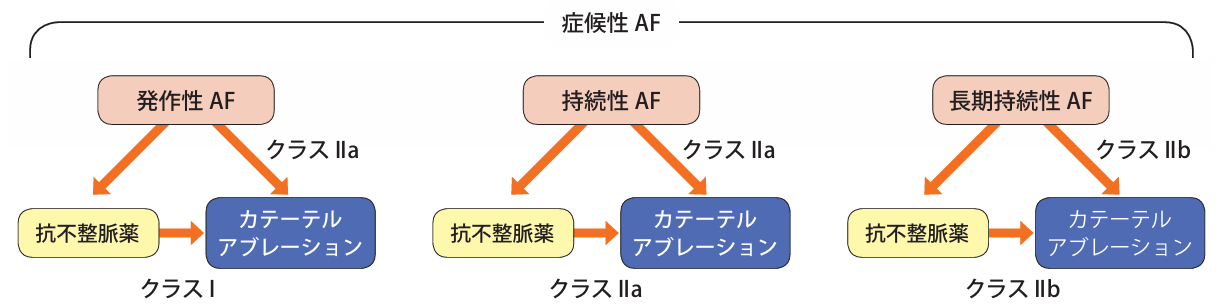
図1
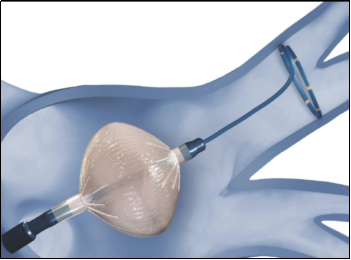
図2

図3
カテーテルアブレーションによる負担を減らす
カテーテルアブレーションは主に静脈穿刺による治療のため、切開をくわえる外科治療などに加えて低侵襲にて施行できます。それに加えて上述の治療デバイスの進歩により安全性も増したことから症例数は増加の一途をたどっている一方、低侵襲ながら患者さんは下記のような負担・苦痛を訴えられることがあります。
①術前の血栓チェック目的の経食道エコー検査による負担
②鼠経穿刺後のため長時間の安静臥床による腰痛
③術前からの尿道カテーテル挿入による疼痛・不快感
④穿刺部疼痛
⑤アブレーション後の胸痛・嘔気
⑥呼吸管理に伴う咽頭痛
これらの患者様の声に基づいて我々は上記への対応を進めてきました。
①経食道エコーは術前の造影CTにて十分に左心耳血栓の評価ができることから、以前は経食道エコー・左房造影CTとも行っておりましたが、現在は腎機能に問題なければ全例造影CTのみとしております。
②・④術後安静も以前は動脈穿刺を含め、圧迫と表皮縫合で止血を行い、抗凝固薬も使用するため再出血予防で座位まで5時間以上の時間を要しておりました。現在は早期の安静解除のため、積極的に止血器具を使用しつつ、座位までも最短帰室後2時間後まで短縮できております。また、止血器具を用いた症例では縫合をしないため、抜糸に伴う疼痛もなくなりました。
③尿道カテーテルは術前に病室で挿入しておりました。挿入時の疼痛・羞恥心を伴うこともあり、現状ではアブレーション手術時の鎮静後に挿入としております。また、男性は挿入中のみならず抜去後の排尿痛・血尿などが女性に比べ頻度が多いことから、バルーン留置自体を施行しないよう努めております。
⑤については術中の麻酔・鎮痛薬による嘔気があります。また、心筋への治療に際して、高周波・クライオアブレーションともに熱障害であることから、ある程度の周囲臓器である食道・神経系への障害が伴っておりました。それに対して今年から当院でも採用しましたパルスフィールドアブレーション(図1)は食道を含めた他臓器への負荷が少ないと考えられております。これまでのエネルギーソースによる治療に比べて嘔気等の臓器障害の発現頻度が少ない印象であり、今後の成績を期待するところです。

図1
アブレーションの流れ
実際に心房細動アブレーションを施行することになった患者さんの実際の流れを紹介していきます。
術前の準備としては術中・術後の血栓症予防のため、一般的に3週間の抗凝固薬導入と造影CTにて心臓内の血栓有無を評価します。
(以前は血栓評価に全例経食道エコー検査を施行しておりましたが、左房造影に変更後も血栓症などの発生なく安全にアブレーションを施行できております。)
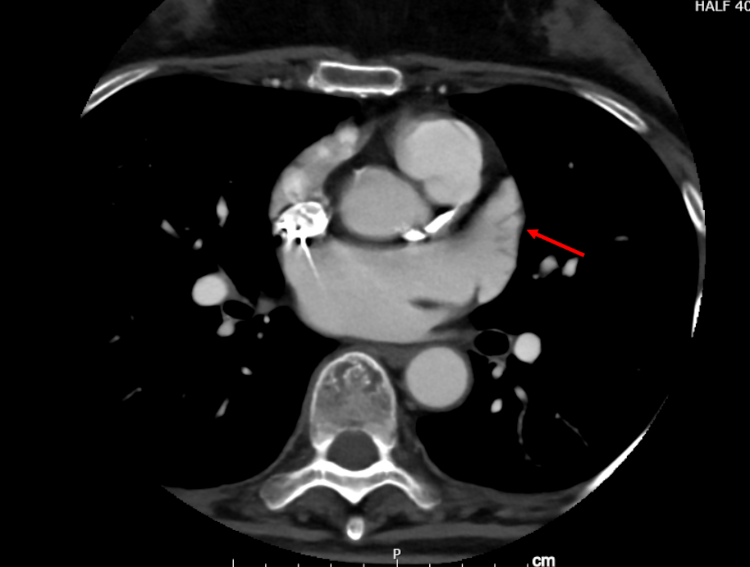
図:実際の術前左房造影 3D・赤矢印 左心耳にて血栓が無いことが確認できます。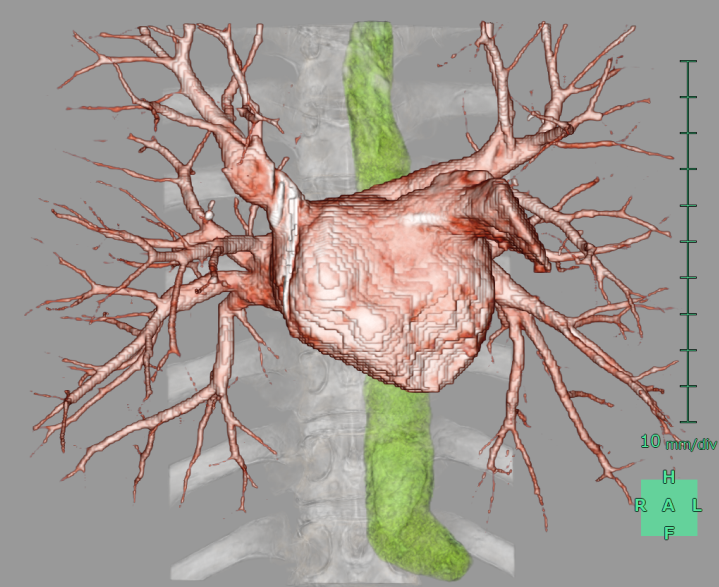
アブレーション手術は全身麻酔下で施行します。この際、気道確保目的でI-gelという器具を挿入しております。(以前は軽鎮静などで術中に治療に伴う胸痛等のご負担がありましたが、心房細動以外のアブレーションも含めて、ほぼ全例で鎮静を行うことにより負担なく手術に臨んでいただけるようになっております。)
尿道バルーンの挿入も負担軽減のため鎮静後に行っております。ただし、男性についてはバルーン挿入中・後の疼痛が女性より強いことから、安静時間の短縮に伴い原則バルーン無しで対応しております。
アブレーション手技につきましては、心房細動症例では両側肺静脈隔離を基本としております。
デバイスの進歩にて穿刺本数や手術時間は削減されており、最もシンプルな症例では穿刺は右鼠経2本のみ、手術時間は穿刺から抜去までで1時間弱となります。
(症例の背景に応じて頸部の穿刺も含めた手技も施行しております)
術後はある程度の覚醒後に病室へ帰室します。帰室後の安静時間は直後より寝返り可で、最短2時間から座位可としております。座位で30分経過にて穿刺部出血がなければ、点滴を終了の上で歩行可となります。
(以前は翌朝まで安静など長時間の術後安静を要しておりました。しかし、止血デバイス使用や鼠経の動脈穿刺を回避することで、安全に安静時間の短縮が得られるようになりました。)
下図:アブレーション終了時、鼠径部を止血デバイスにて止血した直後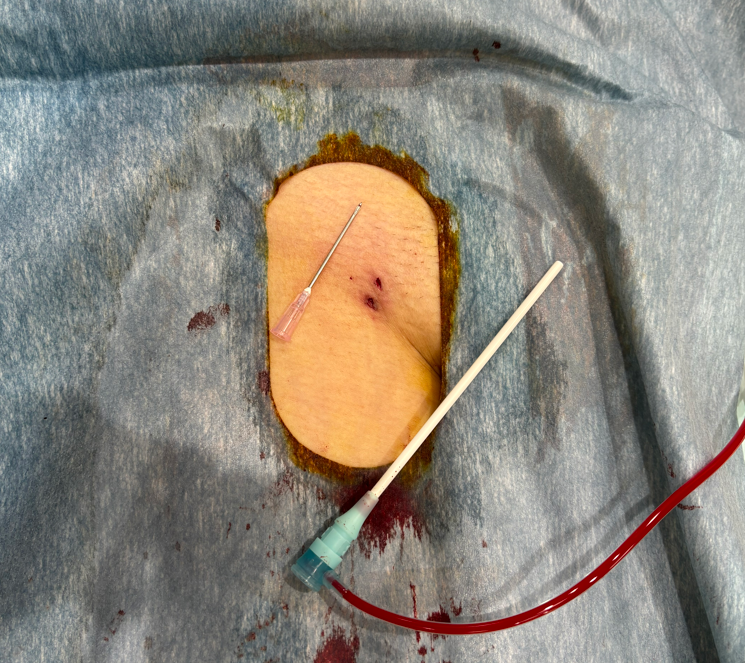
術後は合併症や不整脈の早期再発の有無を1日経過観察のうえ、計3泊4日にて退院となります。
実際のアブレーション適応とは
不整脈については種類が多く、不整脈毎に治療適応が異なることからも、ここの患者様において薬物療法かアブレーション治療なのか、適応については迷われることも多いかと思われます。
その中で特に心房細動のアブレーション治療を積極的に検討する際のポイントとしては、
①年齢、②動悸・心不全・脳梗塞などの自覚症状、③抗不整脈薬への抵抗性、が主なものと考えます。
①の年齢については、心房細動が経年的に進行する疾患のため若年の方ほど余命が長いため、心房細動の進行から塞栓症や心不全発症のリスクが経年的に増大します。そのため若いうちに積極的な治療が望まれ、ガイドラインなどでも年齢的には70台までは治療を考慮されております。ただ、認知機能・ADLが保たれているのならばご高齢でも治療相談となり、当院でも心房細動アブレーション治療の最高齢は91歳となります。
②の症状は最もわかりやすい指標ですが、これは動悸症状のみのことではありません。心房細動に伴った脳梗塞や心不全なども症状の一部であり、脳梗塞の再発率低下や心不全の改善も治療の目的となります。
③については、不整脈の停止や再発予防を目的に薬物療法を優先するも、十分な効果が得られない場合に、二の矢としてアブレーションを選択するケースです。一般的に薬物療法よりもアブレーションの方が再発の抑制・自覚症状の改善共に優れていることから、薬物療法にて改善が乏しい場合はアブレーションのよい適応となります。
上記を要点としつつ、患者様の心機能や全身状態等も考慮しつつ治療の効果やリスクを説明の上で相談させていただきます。
心房細動を治療したい、そう思っていただけるように
本日は心房細動のカテーテルアブレーション治療における患者様負担軽減における取組と新しいアブレーションデバイスについて紹介させていただきました。アブレーション治療適応の拡大については様々な勉強会で周知がなされることは多い一方で、今回お伝えしているような取り組みはあまり触れられていないものです。そして、実際に治療の適応となる患者様はご自身の症状による苦痛への治療を希望するものの、アブレーションという未知の治療への不安とで治療を迷われることもあるかと思われます。その際に、0では無いものの手術に関連した身体的負担ができるだけ軽減されていることを地域の先生方からも患者さんにお伝えいただき、より適切なタイミングで治療を希望していただける一助になれば幸いです。
心不全治療と心臓リハビリテーション
急性心不全では、重症例において大動脈内バルーンパンピングや経皮的人工心肺などの補助循環装置を使用して集中治療を行います。急性期治療を乗り越えた後は薬物治療を中心に病状の改善を図り、適応のある場合は在宅酸素やASV(適応補助換気adaptive servo ventilation)導入を行っています。またICD(植え込み型除細動器)やCRT(心臓再同期療法)植え込みなどのディバイスによる治療の適応も検討し、患者さん個々の病態にあった心不全の非薬物的治療を行なっています。
急性期治療を行った後の体力や心機能の低下、不安や抑うつに対して心臓リハビリテーションが重要となります。多職種が介入する心臓リハビリテーションは、医師・看護師・管理栄養士・薬剤師・理学療法士・ソーシャルワーカーがカンファレンスを行い密に連携をとって慢性期の心不全患者に対して、運動療法や食事療法および必要に応じて介護保険や介護医療も提案し退院後の急性増悪による再入院を防ぐための包括的な支援の方向性を検討しています。心不全は年齢とともに発症頻度が増加する疾患で、再入院率も高いことが特徴です。当院の再入院率は約20%で、心不全入院している5人に1人が退院後1年以内の心不全悪化で再入院していることになります。いったん状態が良くなって退院された後も、負担がかかるとまた症状が悪化してしまうことがあるため再入院の予防にも退院後の継続した心臓リハビリテーションが重要です。 心不全発症や重症化予防のための医療専門職として、心不全療養指導士の認定制度があり当院でも看護師、薬剤師、管理栄養士、理学療法士の計14名が取得し、心不全による増悪や再入院予防、そしてQOLの改善を図ることを目指して、それぞれの専門性を生かせるような体制を整えています。また慢性心不全看護認定看護師も3名在籍しており、より専門的な心不全介入ができる環境を整備し、医師と共に退院後のかかりつけ医や施設などとの連携もスムーズにできるようにしています。

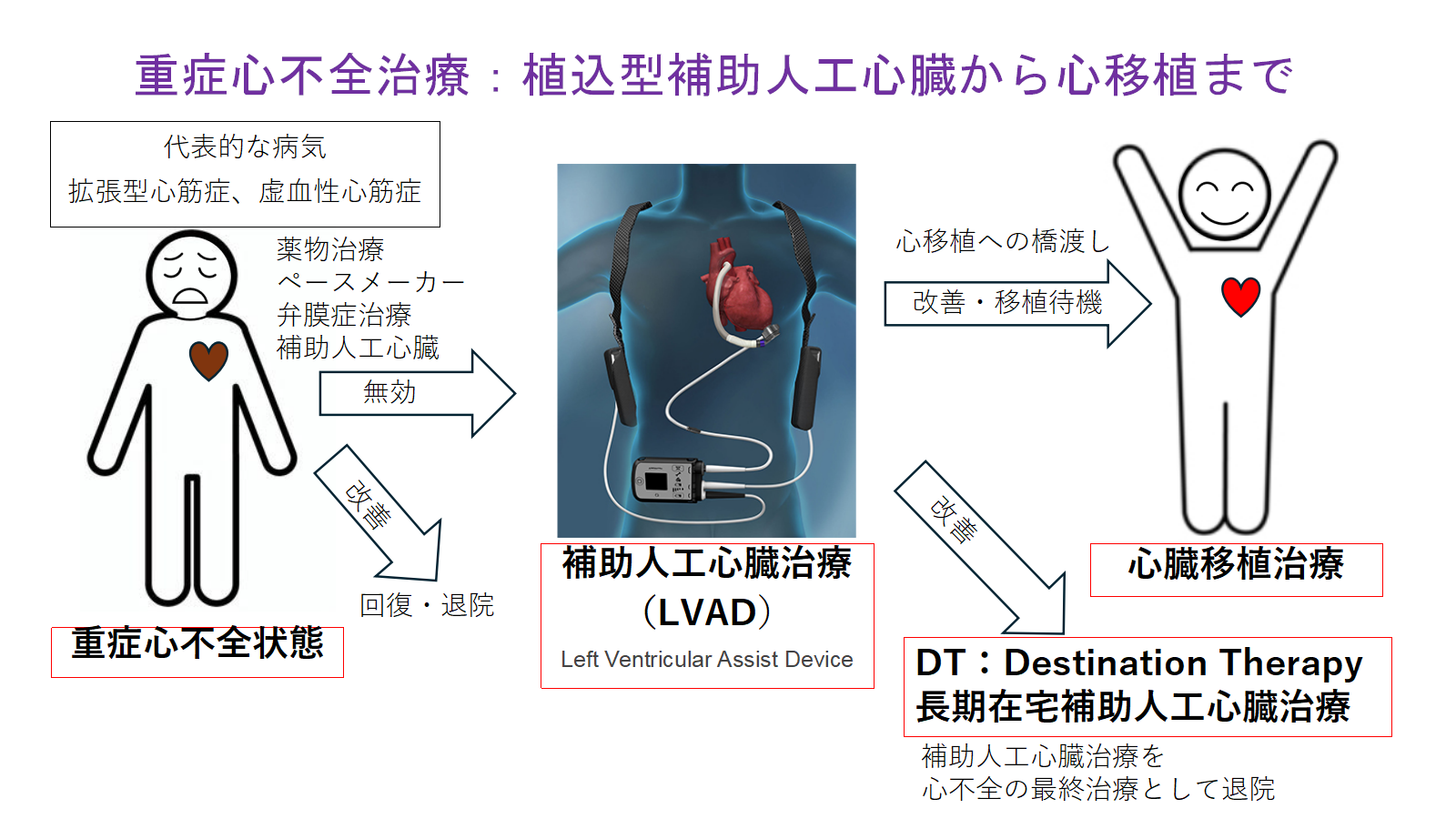
重症心不全治療部について
重症心不全の急性期救命の向上のため、高度心不全治療部を2018年より設立しました。
重症心不全とは、心機能の低下が極めて高度で、通常の心不全治療を十分に行っても回復が得られないような状態です。重症心不全に対する治療として循環のサポートをする機械的補助循環法があり、短期間で回復が見込める場合、大動脈内バルーンパンピング(IABP)や経皮的心肺補助装置(PCPS)などがあります。補助循環にという非生理的病態においては、困難な全身管理や合併症発症の壁、早期リハビリや栄養管理の重要性の観点から、多職種によるチーム管理を行い、救命率の向上を図っています。
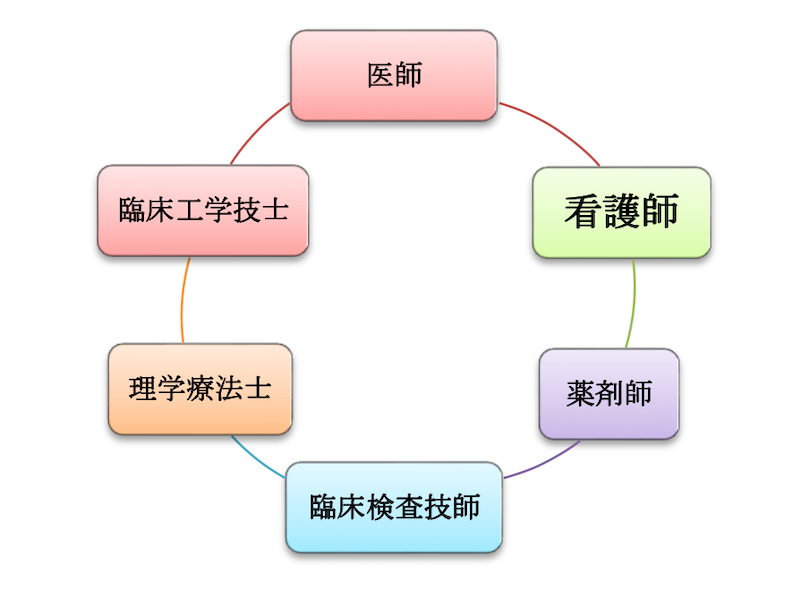
高度心不全チーム構成
植込み型補助人工心臓管理施設取得について
治療抵抗性心不全の状態に対する最終治療は心臓移植であり、急性増悪時は時期を逸することなる補助循環を導入して、心臓移植に繋げることが重要となります。しかし、心臓移植を受けるには多くの課題あり、移植待機患者数も年々増加してきており、待機期間は長期化しています。心臓移植適応と判定された症例は、植込み型補助人工心臓(VAD)を装着下で待機しており、海外ではVAD装着で生涯を過ごす方も増えてきています。
移植を前提としない植込み型LVADの長期使用(DestinationTherapy)が、2021年4月より国内でも保険償還され、慎重に適応が審査されるようになりました。LVADの普及を見据え、当院ではLVAD植込み施設と連携を図り、LVAD管理について準備を進めてきましたが、2021年12月よりLVAD管理施設の認定を取得しました。今後もさらに研鑽を積んで、重症心不全患者の治療においても、力を注いでいきたいと考えています。
末梢血管疾患について
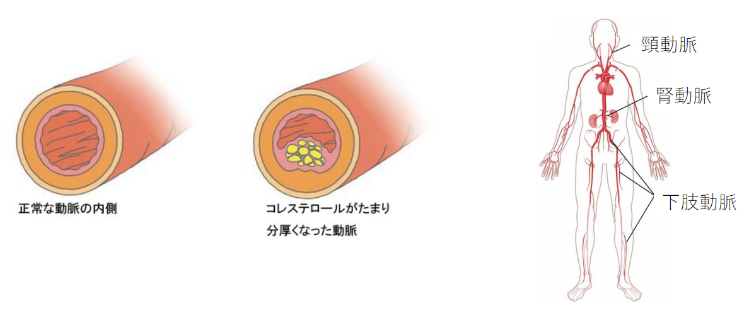
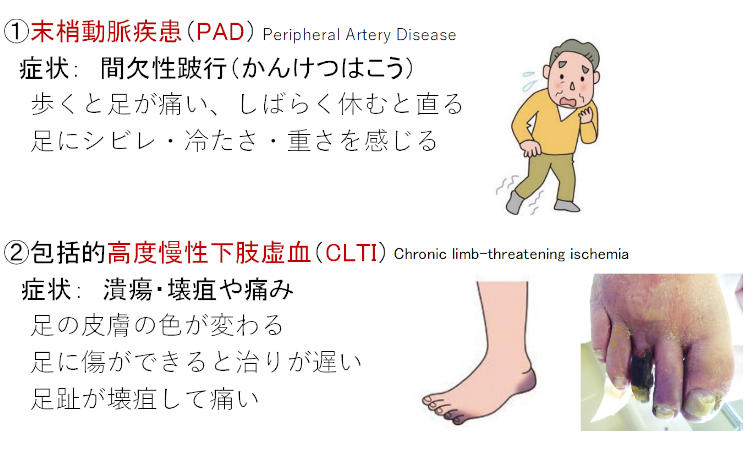
末梢動脈疾患・PAD(Peripheral Artery Disease)
足や頭・腎臓などに血液を送る末梢動脈が狭くなり、血液が流れにくくなる病気です。
全身の動脈硬化を伴うことが多いので、PADになると心筋梗塞や脳卒中などを起こしやすくなるという危険性も高まります。
PADの恐ろしいところは、ほとんど無症状のまま病気が進行してゆくことです。
動脈硬化の危険因子は、喫煙、糖尿病、高血圧、脂質異常症、肥満などです。
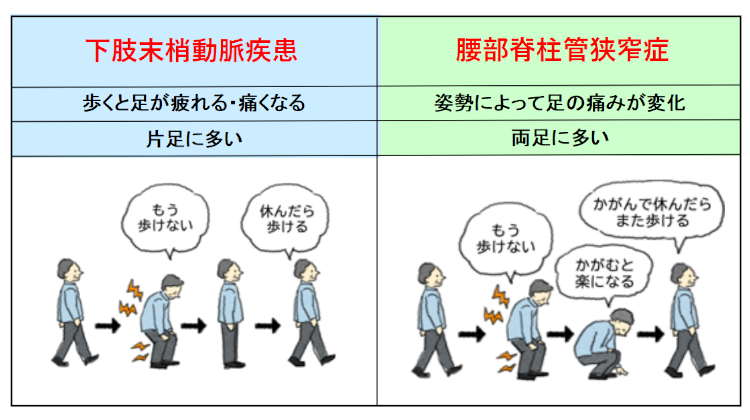
PAD(末梢動脈疾患)とよく似た症状の見分け方
歩くと足が痛くなる原因には色々ありますが、「年のせい」だけでないかもしれません。
PADは簡単な検査で診断できます
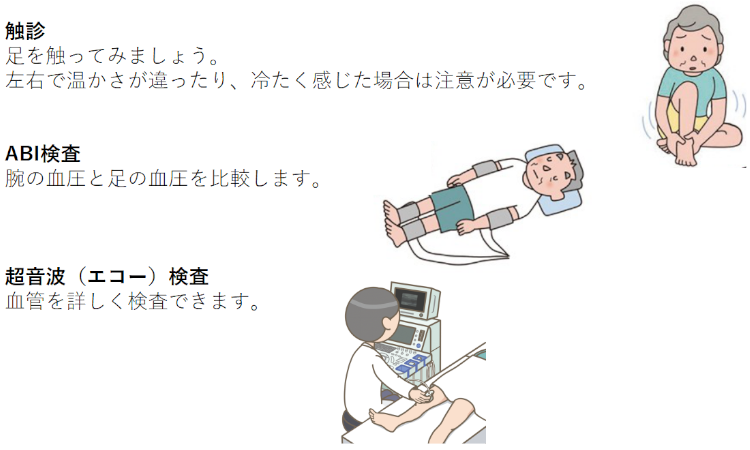
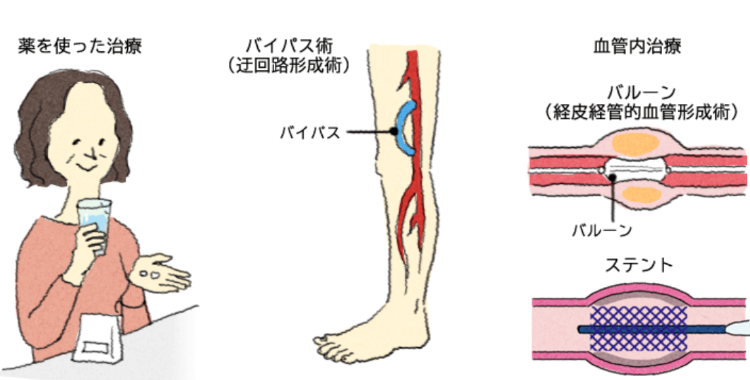
治療方法
大きく分けて、薬物療法、運動療法(リハビリ)、血管内治療・手術があります。
必ず禁煙もしてください。
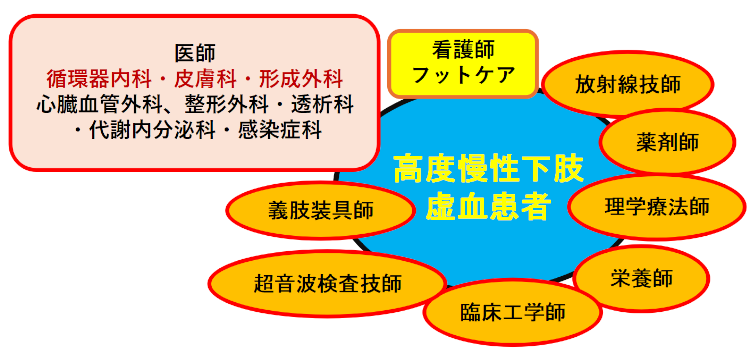
高松赤十字病院・下肢救済チーム
当院では集学的なチーム医療を行っています。
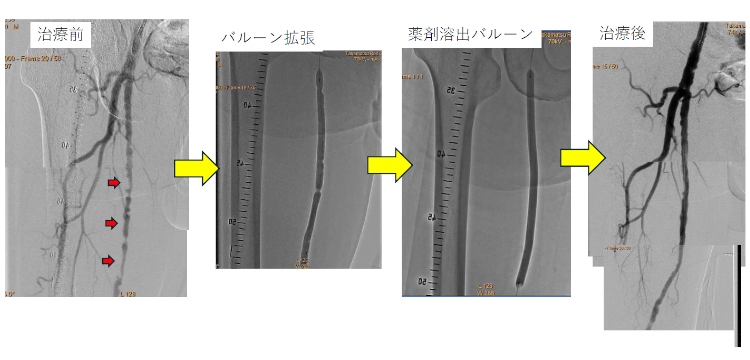
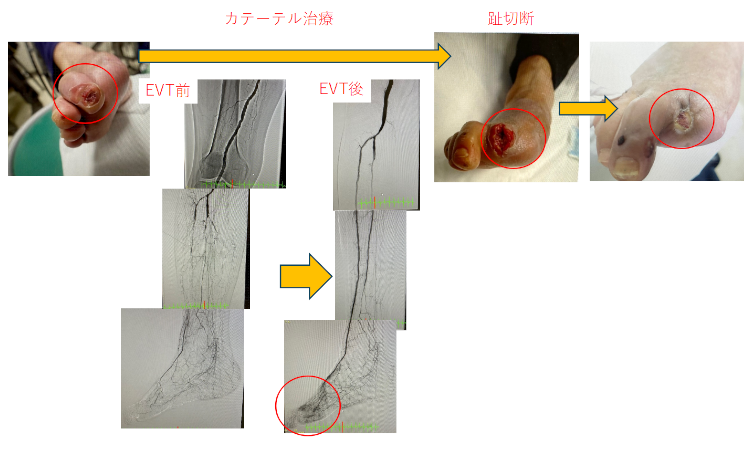
症例:PAD 右足の間欠性跛行 60才代 男性
右・浅大腿動脈の高度狭窄を血管内治療(バルーン拡張術)して、歩いても疲れなくなりました。
症例:CLTI・右2趾潰瘍 60才代・男性
下肢救済チームで集学的治療を行います。
患者さんは足切断を回避し、社会復帰できました。
外来紹介
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 午前 | 新患外来 | 末澤 | 津島 | 多田 | 外山 | 瀧波/宮崎 (隔週) |
| 外来① | 外山 | 津島 | 野田 | 瀧波 | 外山 | |
| 外来② | 多田 | 山田 | 末澤 | 末次/鈴村 | 末澤 | |
| 外来③ | 末澤 | 多田 | 多田 | 外山 | 瀧波/宮崎 | |
| 午後 | 専門外来 | 石澤 (不整脈) |
宮崎 (弁膜症) 津島 (不整脈) |
|||
| 外来 | 寒川 | 坂本 |
- 弁膜症外来と不整脈外来を開設しており、香川県全域の先生方からご紹介頂いております。
- 弁膜症外来(毎週木曜日午後):担当 宮崎 → 詳細
- 不整脈外来(毎週木曜日午後):担当 津島 /(毎週月曜日午後):担当 石澤
詳細情報
診療実績
| 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|---|---|
| 冠動脈 インターベンション (PCI) |
311 | 297 | 290 | 290 | 304 | 271 | 231 |
| 末梢血管 インターベンション (PTA) |
47 | 69 | 59 | 90 | 83 | 71 | 96 |
| 弁膜症 インターベンション (TAVI) |
37 | 50 | 55 | 47 | 47 | 65 | 53 |
| (MitraClip) | - | - | - | - | 2 | 11 | 8 |
| 不整脈に対する アブレーション治療 |
126 | 131 | 162 | 146 | 157 | 160 | 160 |
| 永久ペースメーカー 植え込み術 |
85 | 61 | 87 | 65 | 84 | 100 | 104 |
| 植え込み型 除細動器 |
2 | 4 | 4 | 8 | 9 | 6 | 4 |
| 両心室ペースメーカー 植え込み術 |
8 | 13 | 13 | 10 | 12 | 14 | 12 |
| 心エコー検査 | 6937 | 7225 | 7461 | 8470 | 8370 | 8308 | 8301 |
| 末梢血管エコー検査 | 4108 | 4195 | 4137 | 4574 | 4534 | 5461 | 5049 |
| 経食道エコー検査 | 316 | 358 | 305 | 288 | 201 | 250 | 233 |
| 冠動脈CT検査 | 341 | 244 | 242 | 286 | 311 | 381 | 315 |
| 心筋シンチ | 306 | 306 | 211 | 260 | 260 | 455 | 449 |
弁膜症/SHD外来のお知らせ(毎週木曜14:00〜)
近年、高齢化に伴い加齢変性による弁膜症が増加してきております。特に大動脈弁狭窄症(AS)や僧帽弁閉鎖不全症(MR)は決して見過ごすことのできない疾患になっております。当院では下図の3D経食道エコーを用いることで弁膜症の診断の正確さを向上させることができました。また、患者様に至適な時期に手術を受けて頂くように、当院心臓血管外科とHeart Teamを形成し密な連携をとっております。
日常の臨床では弁膜症の診断が悩ましい症例や最初から心臓血管外科に紹介してすぐに手術してもらうべきかどうか悩ましい症例によく遭遇します。そのような症例の窓口として2014年10月より弁膜症外来を開設しております。その後、2017年9月よりASに対する経カテーテル的大動脈弁留置術(TAVI)、さらに2022年10月よりMRに対する経カテーテル的僧帽弁修復術(MitraClip)が導入され、症例を積み重ねております。弁膜症に対する治療として従来の外科手術のみならず、カテーテルによる低侵襲治療も選択肢として患者様に提示し、最適な治療を選択していただいております。心雑音を聴取する方だけでも構いませんので気になる症例などありましたら御遠慮なくご紹介ください。
循環器内科 宮崎晋一郎
2017年9月~TAVI開始し、2025年10月TAVI 400例到達しました。
局所麻酔(+鎮静)でのTAVIも導入しております。

2025年10月 400例到達
地域の先生方へ
循環器疾患は一度発症すると一生付き合っていかなければならない、かつ緊急治療を要す場面もある油断できない疾患ではありますが、治療によっては健康を取り戻すことが可能な疾患でもあります。急性期病院、地域中核病院としての役割を果たすべく、専門的循環器診療に力を注ぎ、かかりつけの先生方や患者様の要請に十分に応えることを目標として救急対応も努力したいと考えています。急性期治療を終え、体力や心機能の低下や病気後の不安や抑うつに対応すべく、心臓リハビリテーションの重要性が提唱されており、当院でも社会復帰と再発予防を目的に心臓リハビリテーションを行っています。退院後病状安定された患者様はかかりつけの先生に紹介して日常生活の診療をお願いし、また定期的に当院にて専門的検査を行う病診連携を心がけて行きたいと思います。
















