総合血管治療センター
『総合血管治療センター』のご紹介
血管は毛細血管まで含めると全長で10万キロメートルにも達する巨大な臓器です。血管は老化、生活習慣病などで機能低下、狭窄、閉塞などを生じ、関連する臓器(特に脳、心臓、腎臓)に多大な影響を及ぼします。我が国での死因別死亡数でも心疾患、脳血管疾患は第2、4位と多く、また腎不全による死亡も7位となっています。近年増加している脳動脈瘤、大動脈瘤は多くの患者さんが無症状ですが、いったん破裂すると致命的になります。頚動脈狭窄症は脳梗塞の原因となります。閉塞性動脈硬化症は下肢動脈の高度狭窄や閉塞が原因の病気で足の冷感、歩行時の痛みの原因となります。またこれら血管病の患者さんは他の血管疾患を多く合わせもっています。
種々の血管疾患に対し、近年はカテーテルによる血管内治療が進歩し、従来の大きく皮膚を切るような手術から患者さんに優しい手術が発達してきました。脳動脈瘤に対するコイル塞栓術、大動脈瘤におけるステントグラフト留置術、頚動脈および末梢血管へのステント留置術などが開発されてきました。当院では平成30年4月より「総合血管治療センター・Integrated Vascular Care Center (IVCC)」を設立し、あらゆる血管疾患に柔軟に対応できる体制となりました。令和2年4月からは本館北タワーが稼働開始し、それまで2台であった血管内治療装置が4台に増設され、さらに機能がアップしています。このセンターは下図のように多彩で多くのスタッフが関与する組織であり、増加する心血管、脳血管、腎血管等の患者さんに対し、迅速かつ最新の治療を提供いたします。
対象とする主な疾患、病態は以下の通りです
- 大動脈瘤:胸や腹部の血管が正常の2倍以上に拡大した状態。ステントグラフト治療が可能な場合がある。CTやエコーで動脈瘤があると言われたことがあるか、家族に動脈瘤や解離性動脈瘤となった人がいる場合は是非受診を。
- 脳動脈瘤:脳動脈にできた動脈瘤で、破裂すると激しい頭痛とともに重症であると死にいたるくも膜下出血となる。大きさ(5mm以上)や形、部位などを総合的に判断し治療の適応を決定する。
- 頚動脈狭窄症:頚部頚動脈が狭窄
脳梗塞の原因となったもの、または脳梗塞をきたす可能性が高いものが対象でステント留置にて治療を行う。 - 閉塞性動脈硬化症:足の血管の狭窄か閉塞が原因
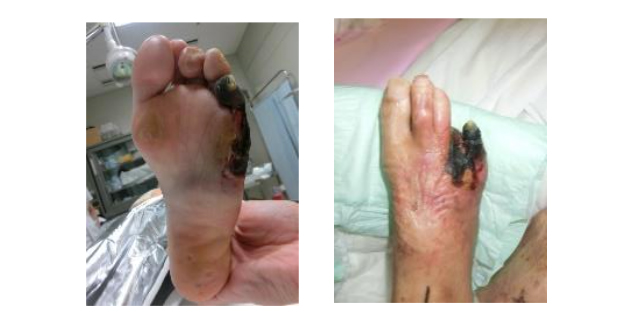
足が冷たい、歩くと痛い、足に治りにくい傷がある などが対象。放っておくと足の切断に至る場合がある。ステント治療が主体。
その他、血管に関する症状やご相談に随時応じます。原則として近くのお医者さんにまず診てもらってから、当院へ紹介していただくほうがスムーズに進みます。直接来られる方は総合血管治療センターまでお問い合わせください。
担当医師表
| 疾患名 | 診療科 | 曜日 | 担当医師 |
|---|---|---|---|
| 大動脈瘤 | 心臓血管外科 | 水 | 関 |
| 金 | 中津 | ||
| 閉塞性動脈硬化症 | 循環器科 | 月 | 多田 |
| 火 | 多田 | ||
| 水 | 多田 | ||
| 木 | 瀧波 | ||
| 金 | 瀧波(1、3週) | ||
| 脳動脈瘤、脳梗塞、頸動脈狭窄症 | 脳神経外科 | 月 | 香川、入江 |
| 水 | 新堂、福家 | ||
| 木 | 香川、入江 | ||
| 金 | 新堂、福家 |
- お問い合わせ先
- 087-831-7101(代表)
センター組織図

治療内容【基本診療科】
循環器内科/血管治療科
経皮的冠動脈形成術(Percutaneous coronary intervention:PCI)について
狭心症や心筋梗塞などの虚血性心疾患は冠動脈の狭窄や閉塞によって、心臓の筋肉への血液の供給が不足し胸痛などの症状をきたす疾患です。特に急性心筋梗塞では、命に関わることもあり、迅速で適切な治療が重要です。このような疾患の治療法として、①薬物療法 ②PCI(心臓カテーテル治療) ③冠動脈バイパス術の3種類の方法があります。このうち、薬物療法は治療の基本で、通常は薬物療法を行った上で、PCIや冠動脈バイパス術を行います。循環器内科がPCIを担当し、心臓血管外科が冠動脈バイパス術を担当しています。
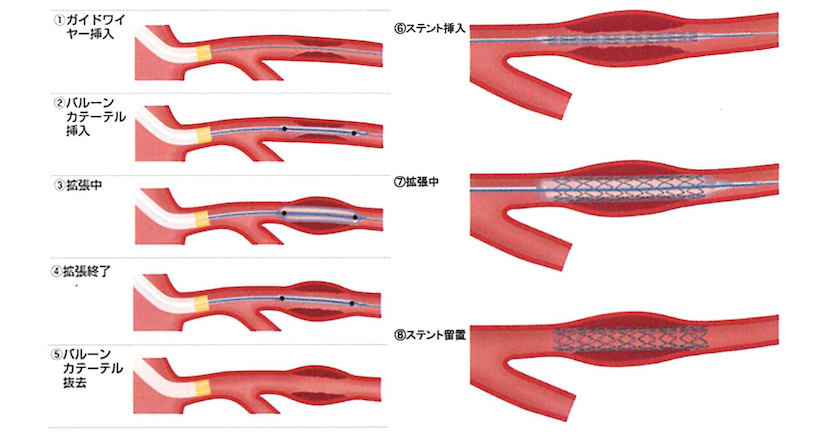
PCIは腕や足の血管からカテーテルを挿入し、狭窄した冠動脈病変を拡張する治療となります。具体的には、まずカテーテルを通じて冠動脈の造影を行い、狭窄もしくは閉塞した病変部の同定を行います。続いて病変部をガイドワイヤーと呼ばれる細い金属のワイヤーを通過させます。このガイドワイヤー伝いに、適切な大きさのバルーンを病変部に運び拡張させたのち、ステントと呼ばれる金属の筒を病変部に運び、留置を行います。これらにより、十分な血管内腔を確保することで、再び心臓への血液がスムーズに流れることが可能となり、労作時にも、心臓に十分な栄養や酸素の供給を行うことを可能とします。この治療法は、外科的な手術と比較して傷口も小さいため、体への負担が少ない治療です。
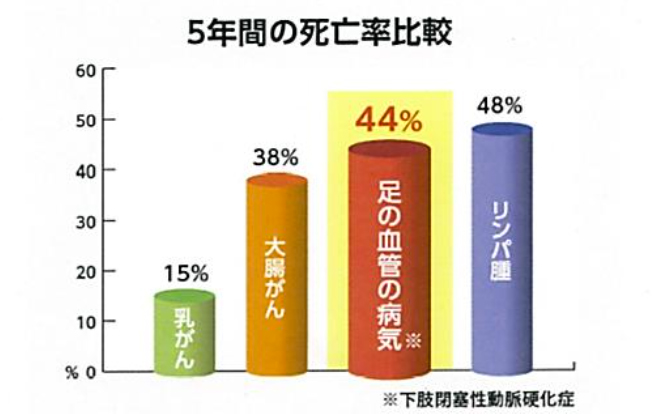
末梢血管(動脈)疾患:PADとは?
心臓以外の動脈を末梢動脈と呼び、足や頭、腎臓などに血液を送る末梢動脈が狭くなり、血液が流れにくくなる病気です。この病気は、全身の動脈効果を伴うことが多いので、PADになると心筋梗塞や脳卒中などを起こしやすくなるという危険性も高まります。PADの恐ろしいところは、ほとんど無症状のまま病気が進行していくことです。
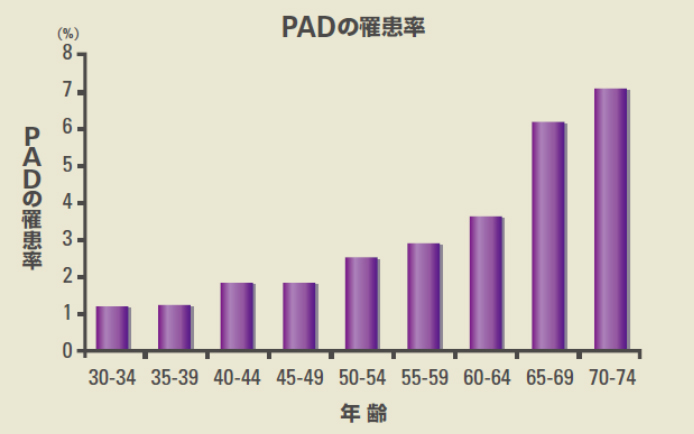
主なPADには、頸動脈、腎動脈、腹部内臓動脈、胸腹部大動脈、下肢動脈があり、その中でも下肢動脈の病変による間歇性跛行や足趾潰瘍・壊疽を伴う患者さんが、超高齢化社会に突入したわが国でも増加しています(日本には、25万人のPAD患者さんが潜在していると言われています)。
以下の方は・・・要注意!!
喫煙者、糖尿病、脂質異常症、高血圧症、高齢者、腎不全・透析の方
PAD患者さんはがん患者さんよりも死亡率が高い!!
診断
ABI(足首・上腕血圧比)、血管エコー、造影CT、カテーテル検査などで精査を行います。
治療


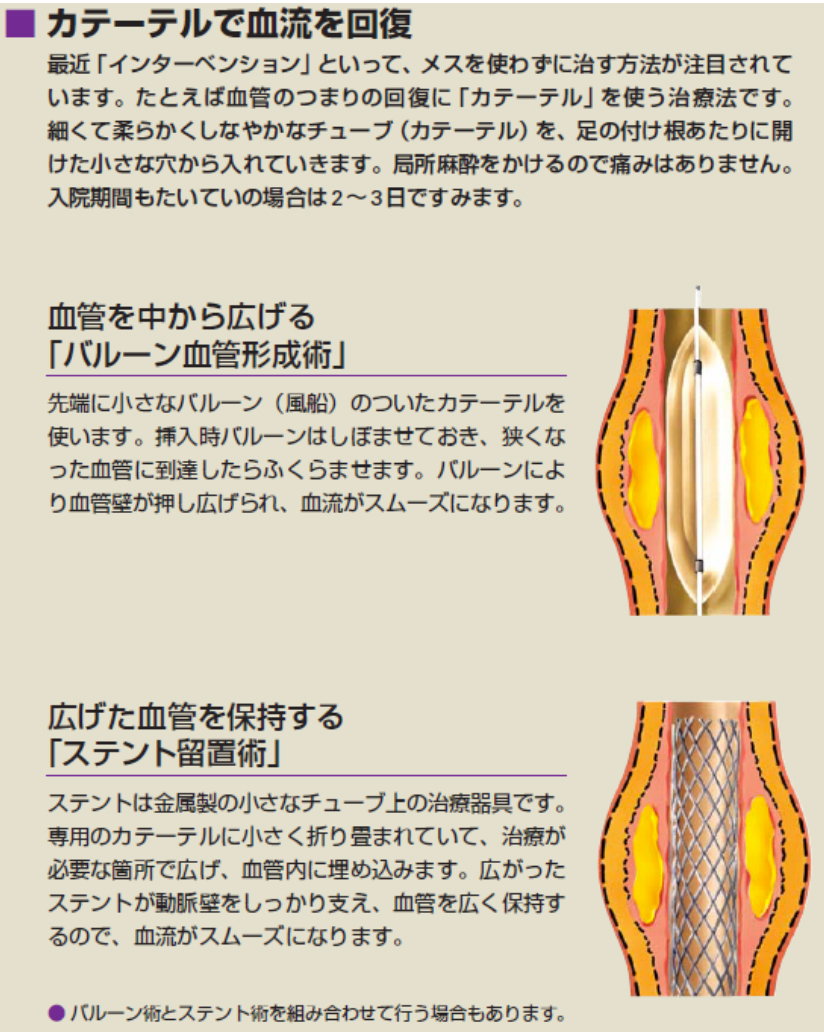
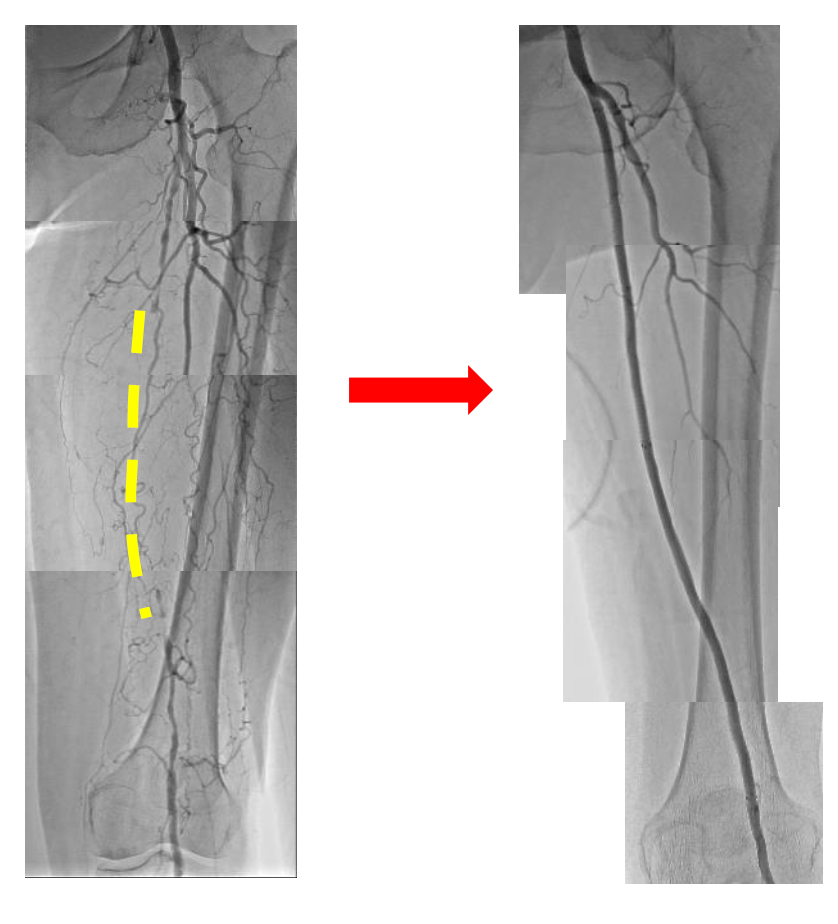
左浅大腿動脈の慢性閉塞をステントグラフト留置で治療
下肢PADは重篤化により潰瘍・壊疽を伴う包括的高度慢性下肢虚血(CLTI)を発症し、下肢切断に至るリスクが高く、下肢切断はADLやQOLまたはその後の生命予後をも悪化させます。当院のIVCセンターでは、血行再建を行う循環器内科や心臓血管外科、創傷処置を行う皮膚科・形成外科・整形外科、各種検査をサポートするコメディカルスタッフとともに大切断回避、歩行機能温存を目標としてチーム医療、集学的医療を行っています。
間歇性跛行、下肢の冷感・疼痛の自覚やABI低下、難治性潰瘍を認める場合は総合血管治療センターを受診してください。
血管撮影室
第1カテ室:Azurion
第2カテ室:Alphenix
アンギオ室:IVR-CT
ハイブリッドOP室
心臓血管外科
総合血管治療センター内の心臓血管外科部門では、基本的に脳血管以外のすべての血管(動脈も静脈)にも対して、治療を行っています。基本的には手術が治療の主となりますが、病気があっても手術が必要のない方や手術しなくてもカテーテル治療で治癒が可能な場合には同センター内の循環器内科の血管チームにお願いし、それぞれの患者さん一人一人に最適な治療が提供できるように患者さんと十分話合いながら治療を進めていきます。
次に代表的な血管の病気につきまして簡単に説明しておきます。外来では、わかりやすい言葉や図を用いて、患者さんが納得できるまで説明していきますので、何かお困りのことがあれば、手術するかしないかなどは気にせずに受診してください。
大動脈瘤
心臓から押し出された血液は、心臓に直結している大動脈という大きな血管を通って全身へ運ばれます。大動脈瘤とは、この大動脈の壁が部分的にもろくなり、その部分が、お餅が膨らんだような状態となったものをいいます。元々の大動脈の太さは25-30mmくらいです。動脈瘤の大きさが50mmまでは比較的ゆっくり大きくなっていきますが、50mmを超えると拡大傾向が強くなり、破裂する可能性が高くなります。破裂するまでは症状はほとんどありません。しかし破裂した場合は大出血をきたし、ショック状態となり、救命できないことが多くなります。破裂する前に治療するというのが理想的です。CT検査(可能ならば造影CT検査)で、動脈瘤の有無、部位、形態、大きさなどが正確に診断できます。
部位による分類:胸部大動脈瘤、胸腹部大動脈瘤、腹部大動脈瘤
形態による分類:嚢状瘤、紡錘状瘤、解離性大動脈瘤
原因による分類:動脈硬化性(ほとんどがこれです)、感染性、炎症性など
治療は人工血管置換術とステントグラフト留置術、さらにはこれらを組み合わせて行うハイブリッド治療があります。それぞれ長短所があり、それぞれの患者さんに合わせて、最適と思われる治療法を選択します。
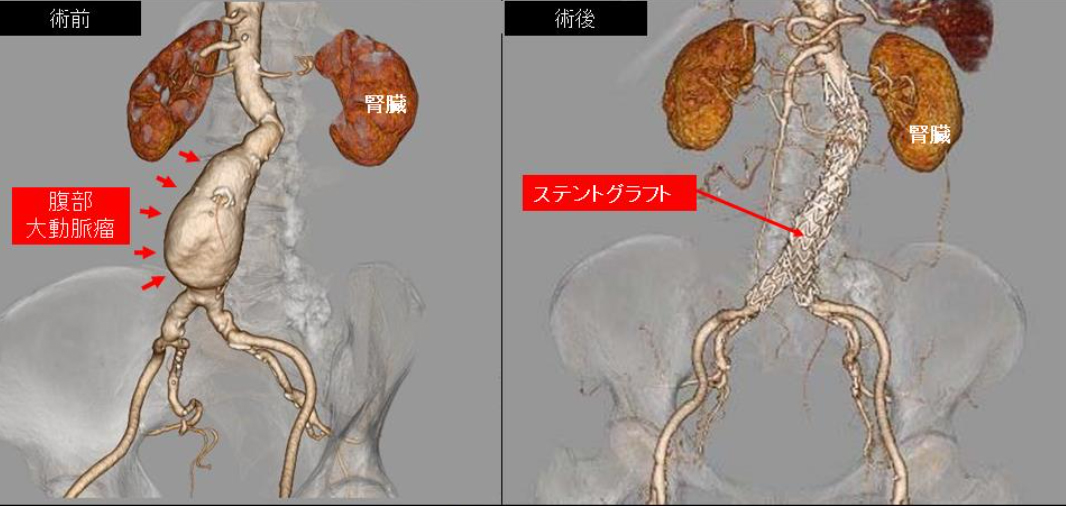
腹部大動脈瘤に対するステントグラフト治療
大動脈解離(解離性大動脈瘤)
動脈の壁は内膜、中膜、外膜という3層で構成されています。その中膜が裂けて、多くは内膜側から血液が入っていることによって、もともと血液がなかったところに腔ができる(これを偽腔と言います)疾患を大動脈解離と呼びます。これは突然の激痛で発症することが多く、緊急手術を要するスタンフォードA型と一般に緊急手術を必要としないことが多いB型に分類されます。A型のほとんどは救急車で運ばれてきて、そのまま緊急手術となることがほとんどで、外来で見ることはあまりありません。
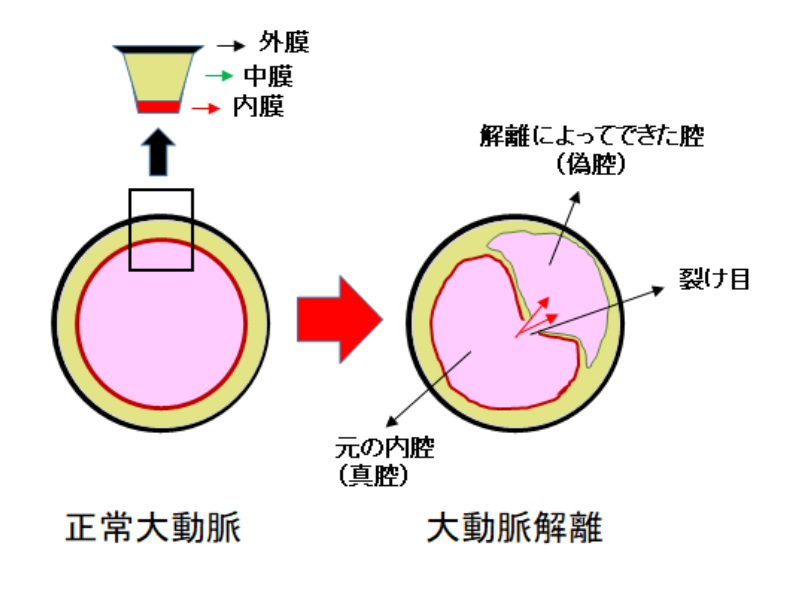
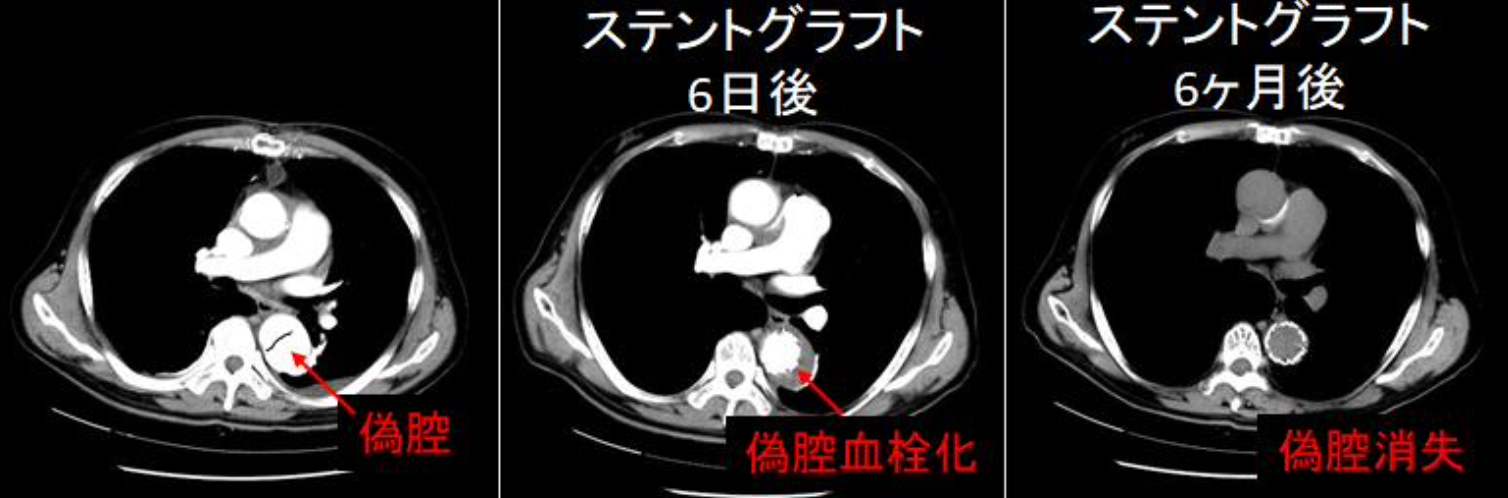
一方、B型の大動脈解離は緊急手術を免れ、血圧コントロールが十分できるようになると一旦退院となりますが、その後数年で偽腔が拡大し、解離性大動脈瘤となることがあります。この場合はその時点で手術となっていましたが、最近では早い時期にカテーテル治療であるステントグラフト治療で裂けた部分を塞いでやると血管が元の血管と同じように治るということがわかってきました。当科では積極的にB型解離に対して早い時期にステントグラフト治療を行い、将来の大きな手術を回避することができるようになってきました。
閉塞性動脈硬化症
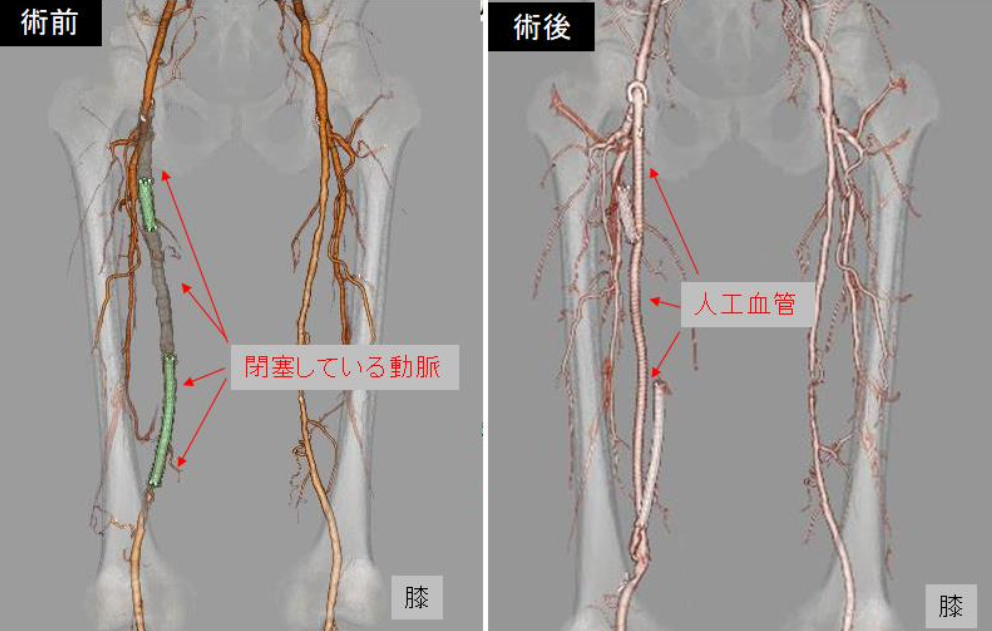
足の血管(動脈)の動脈硬化がすすみ、血管が細くなったり(狭窄)、つまったり(閉塞)して、充分な血流が流れなくなる病気です。そのため、歩行時に足のしびれ、痛み、冷たさを感じるようになり、もっと悪くなると、じっとしていても(安静時)症状が現れるようになります。初期の段階では長距離を歩いたり、階段を上ると症状が出るが、しばらく休むと症状はなくなる(間欠性跛行;かんけつせいはこう)というのが特徴です。簡単な診察と血管超音波検査(全く負担がない検査)で、すぐに異常があるかないか、異常がある時はどれくらい悪くなっているか(重症度)まで調べることができます。必要な場合は狭窄の場所や程度などでカテーテル治療や人工血管や自分の静脈を使ってバイパス手術をしたりします、症状が劇的に改善するのも特徴です。
 <
<
脳神経外科
「脳血管内治療」とは、足の付け根等にある血管からカテーテルという非常に細い管を挿入し、胴体から頚部、さらに脳内の血管までカテーテルを到達させ、様々な脳神経疾患の治療を行う方法です。直接頭部や頚部を切開する必要がないので、脳にとっては優しく侵襲(負担)の少ない治療法です。通常の手術では病変に到達することが困難な脳深部にある病変に対しても、血管の中からであれば治療が可能となります。脳卒中(脳血管障害)の診療にとって、なくてはならない必須の治療技術が、脳血管内治療です。
①脳梗塞に対する脳血管内治療
「脳梗塞」とは、脳の血管が突然詰まることにより、手足のまひ、言語障害などが出現する疾患です。比較的太い脳血管が閉塞した時には、脳血管内治療(血栓回収療法)が有効な場合があります。
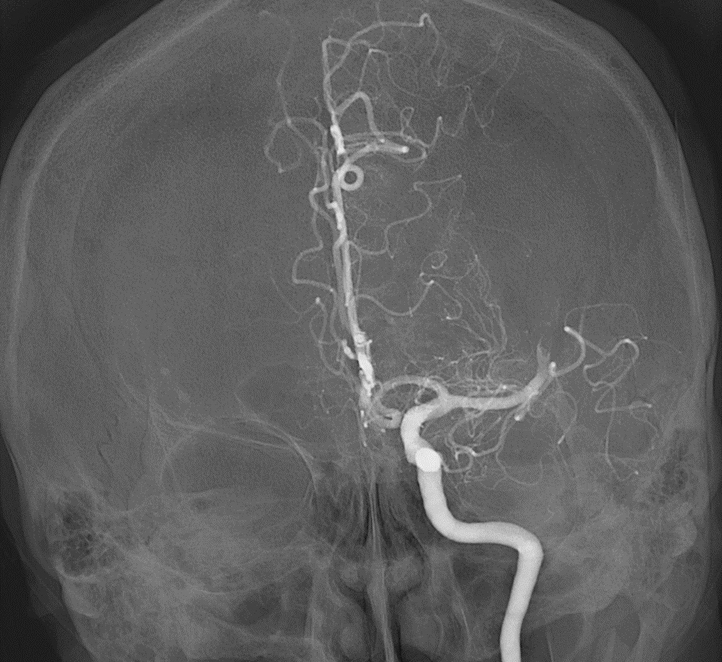
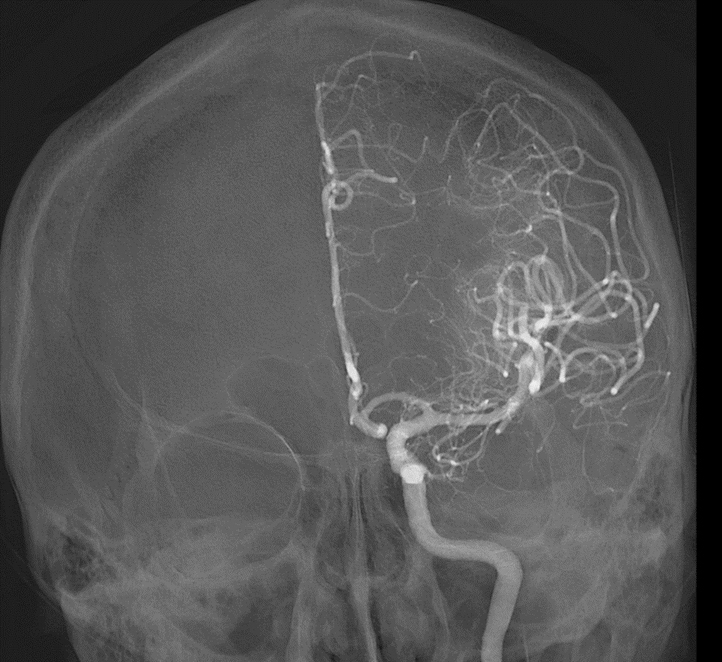
症例:脳動脈(中大脳動脈)に、血栓(血の塊)による閉塞を認めます(赤矢印)。血栓回収用のステントおよび吸引カテーテル(黄点線内)により血栓を摘出し、中大脳動脈の再開通が得られました。一番右は回収された血栓です。
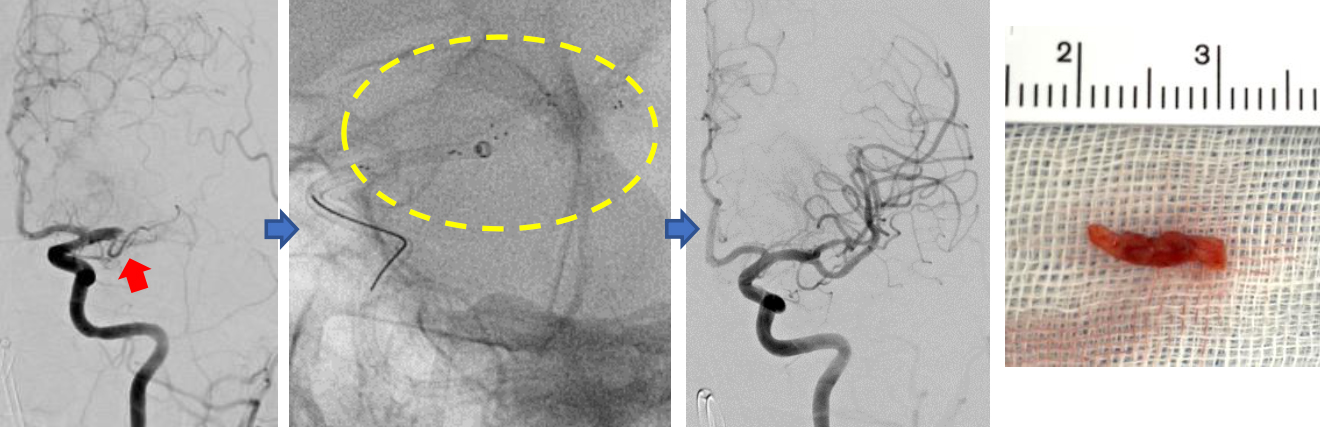
症例:脳動脈(中大脳動脈)に、血栓(血の塊)による閉塞を認めます(赤矢印)。血栓回収用のステン トおよび吸引カテーテル(黄点線内)により血栓を摘出し、中大脳動脈の再開通が得られました。一番右 は回収された血栓です。
②頚部頚動脈狭窄症に対するステント留置術
頚部(首)には、「頚動脈」という脳に血液を送っている太い血管が存在します。この動脈が動脈硬化により狭窄する(細くなる)と、脳梗塞をおこすことがあります。狭窄が強い場合には、脳梗塞を予防する目的で手術を行う場合があります。
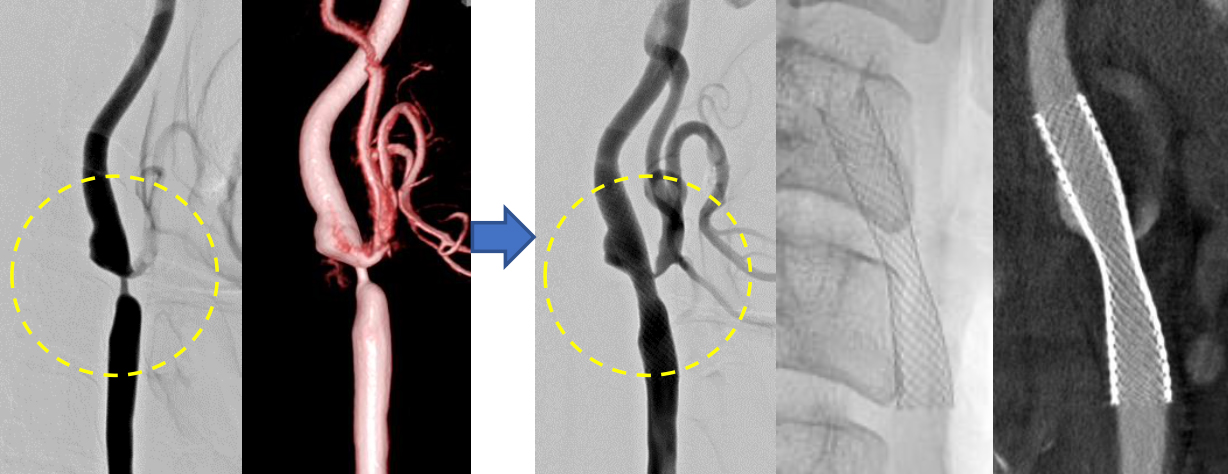
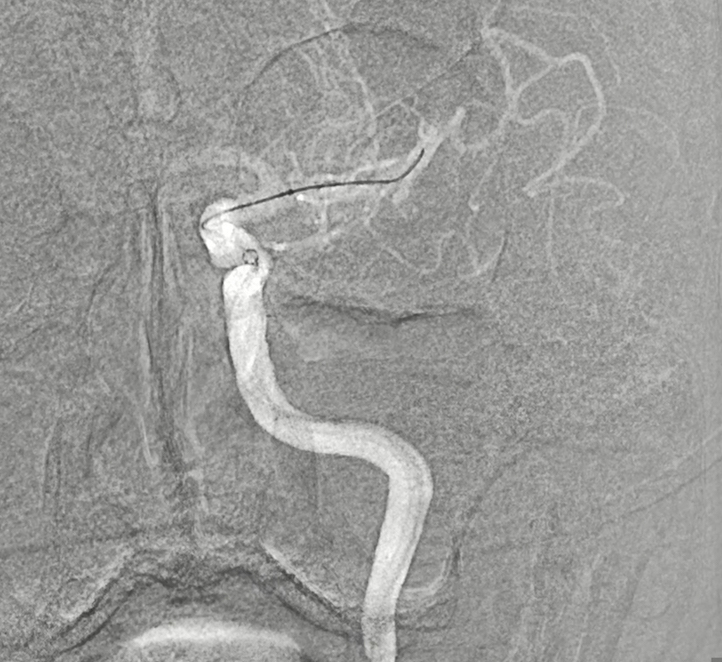
症例:カテーテルを頚部頚動脈まで誘導し、狭窄部に「ステント」という超合金製のチューブ(金網)を いれ、狭窄部を内側から拡張します。
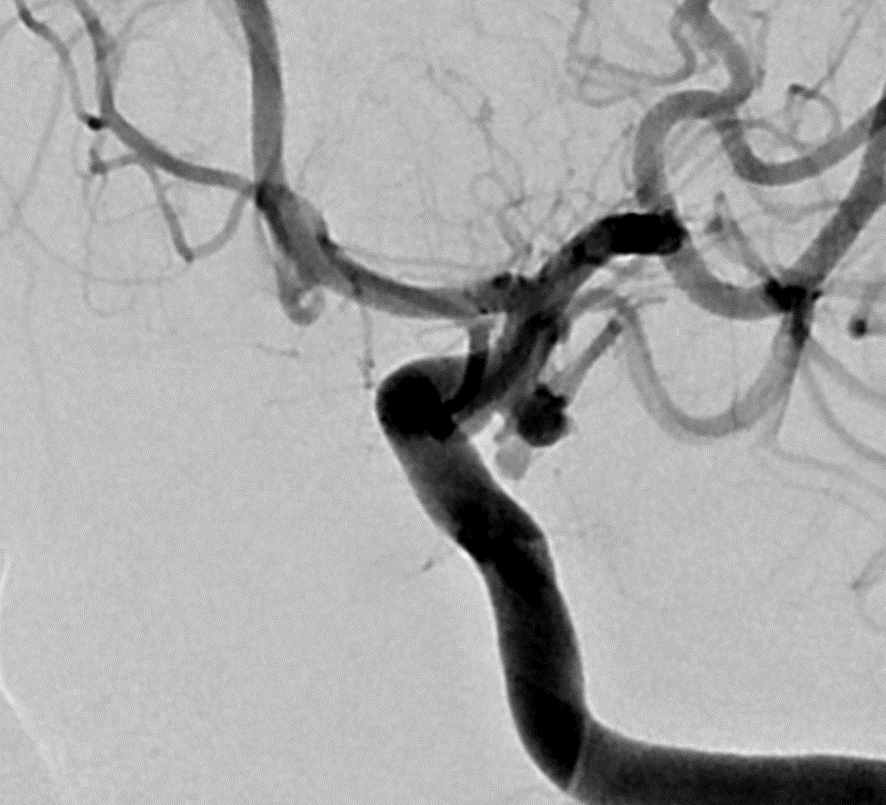
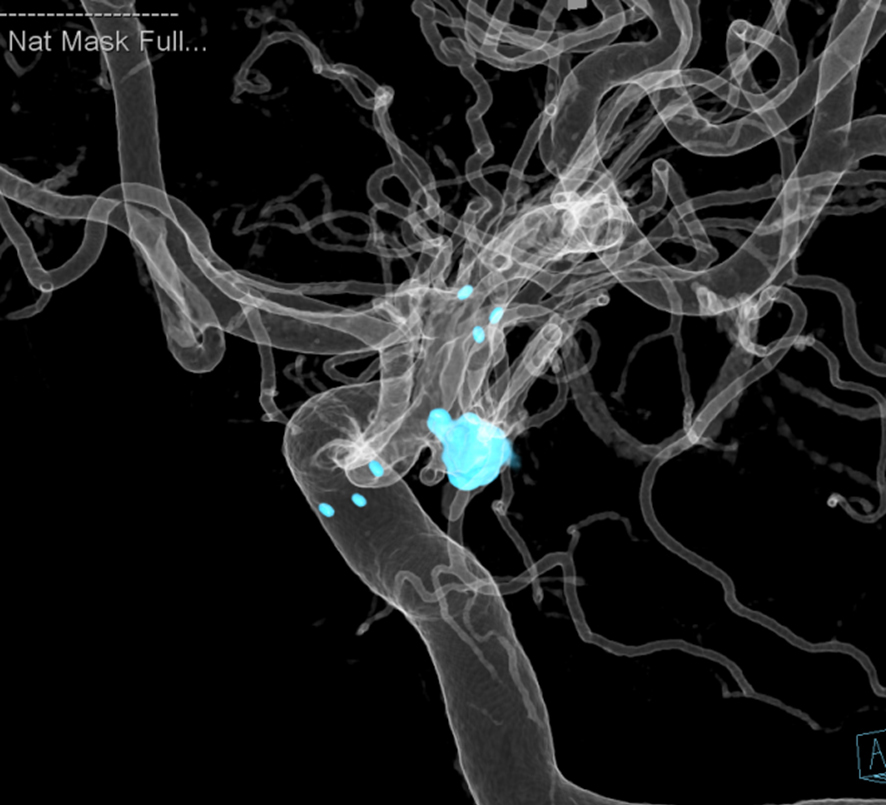
③脳動脈瘤塞栓術
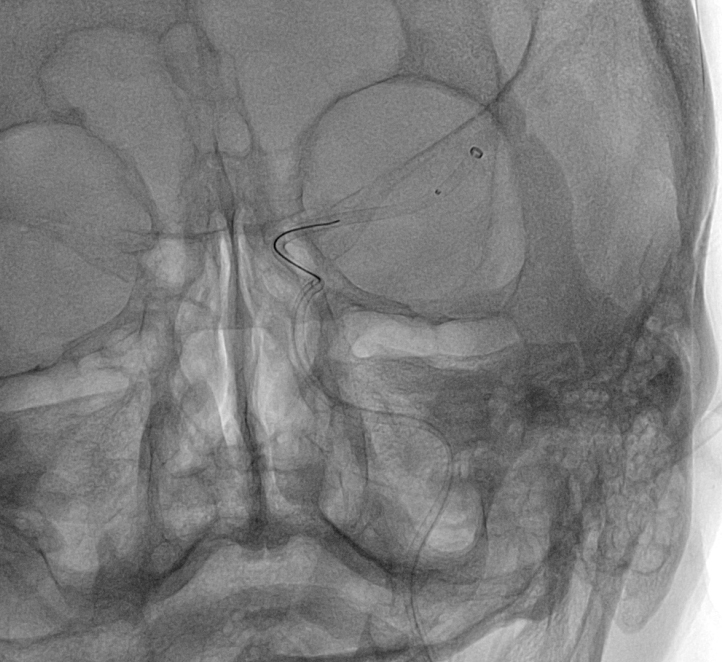
脳動脈に風船のようなふくらみができることがあり、これを「脳動脈瘤」といいます。脳動脈瘤ができただけでは無症状のことが多いですが、破裂すると「くも膜下出血」となり、その瞬間に激しい頭痛が起こります。重症であれば、意識障害、片麻痺などをきたし、突然死することもあります。脳動脈瘤塞栓術は、動脈瘤の破裂を予防する目的で、血管の中から動脈瘤を閉塞する治療法です。症例:カテーテルを脳動脈瘤(黄点線内、黄矢印)の中まで誘導し、プラチナ製の「コイル」という細い金属糸を何本も入れることで、脳動脈瘤を内側より閉塞します。
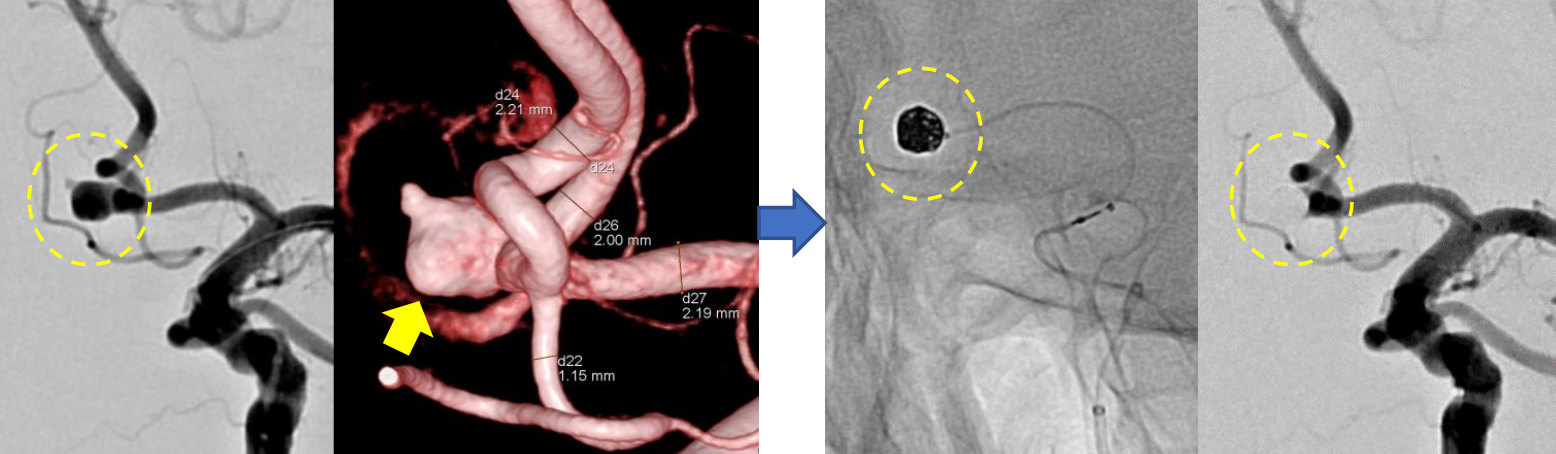
症例:カテーテルを脳動脈瘤(黄点線内、黄矢印)の中まで誘導し、プラチナ製の「コイル」という細い 金属糸を何本も入れることで、脳動脈瘤を内側より閉塞します。
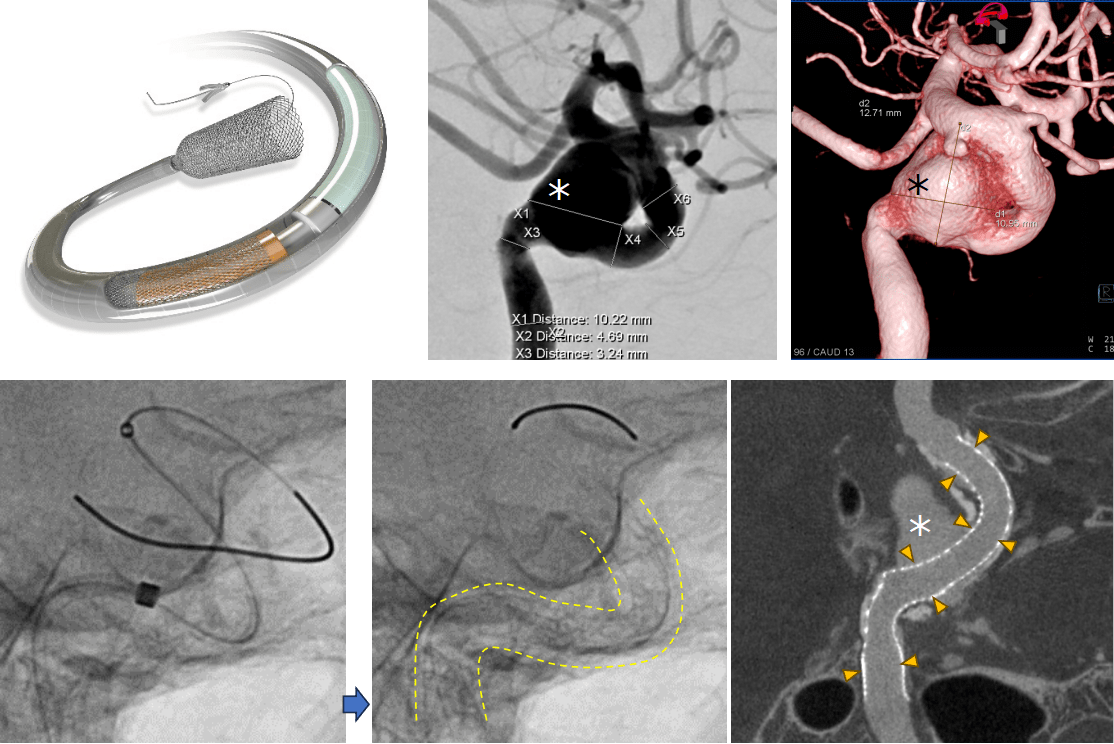
④フローダイバーター留置術
未破裂の大型脳動脈瘤(*)に対し、フローダイバーターステントを留置しました(黄色矢頭、黄色点線内)。カテーテルを足の付け根から脳動脈瘤の存在する脳血管に誘導し、網目の細かいステントを留置しました。これにより、脳動脈瘤内に血流がうっ滞・血栓化することで、脳動脈瘤破裂の予防や、脳動脈瘤の縮小による神経症状の改善が期待できます。
⑤その他
上記以外の脳動静脈奇形、硬膜動静脈瘻などの脳血管疾患や、一部の脳腫瘍に対しても脳血管内治療が行われます。脳神経外科のホームページもご参照ください。
放射線科
放射線科では、脳神経系、心大血管系以外の血管内治療、非血管系治療を行っています。そのため当科の担当する治療対象は全身に及び、血管系はもちろんのこと、生検や膿瘍ドレナージなどの非血管系の画像下治療(Interventional radiology; IVR)も担当しています。年間の治療件数は2020年403件、2019年475件です。総合血管治療センターに関連する血管系の治療については大きく、血管塞栓術と血管形成術に分かれます。塞栓術の対象としては、大量喀血、肺動静脈瘻(図1)、内臓動脈瘤、外傷性出血、術後出血、危機的産科出血、胃静脈瘤(図2)、血管奇形等があります。また血管形成術の対象は、動脈硬化症(図3)、上大静脈症候群(図4)、慢性静脈閉塞などがあります。その他、中心静脈ポート留置(図5)や血管内異物除去術も行っています。最近では難治姓リンパ瘻に対するリンパ管塞栓術(図6)なども施行しており、これまでにない治療効果を得ています。
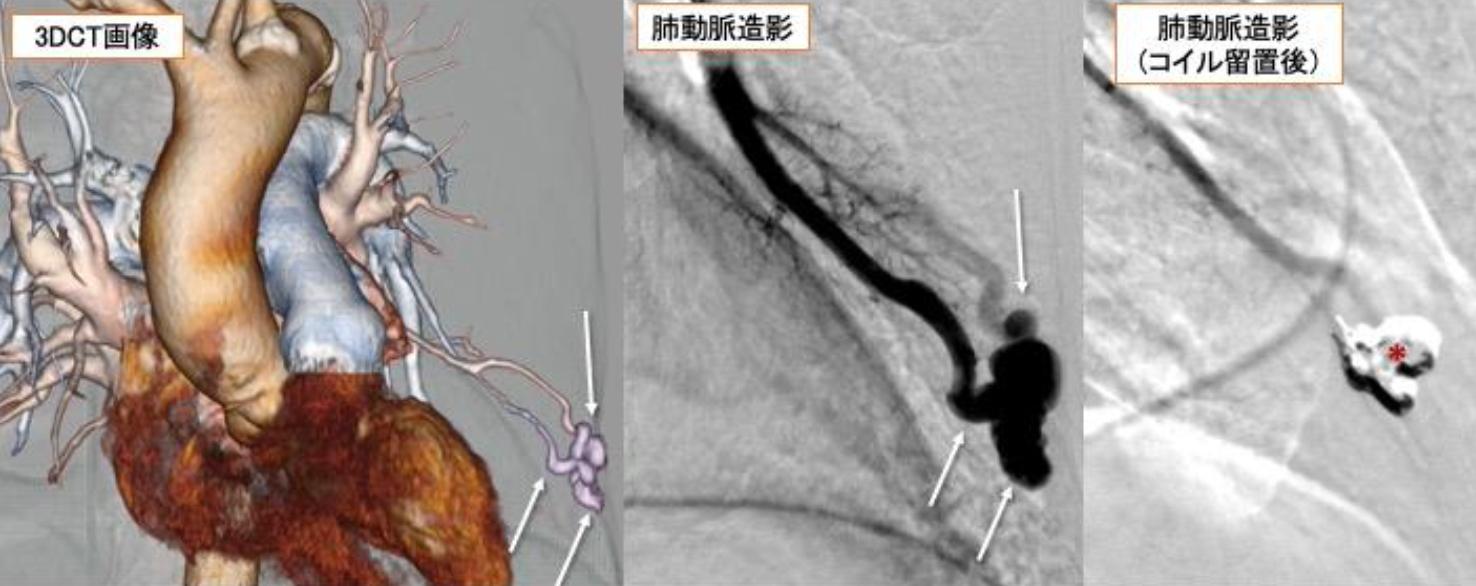
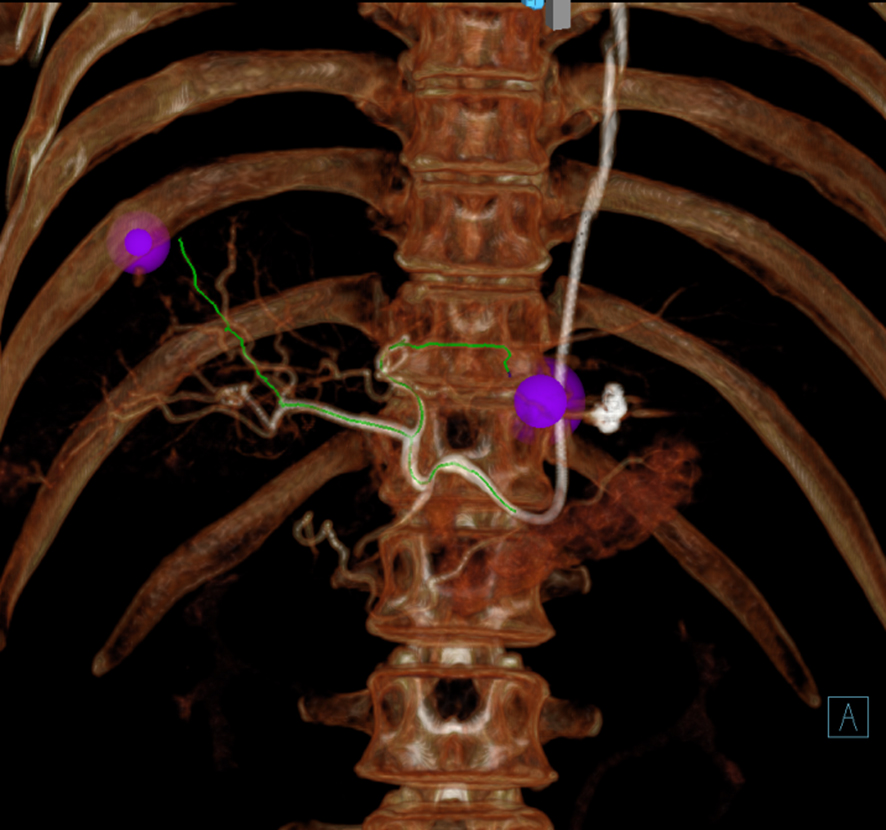
図1 肺動静脈瘻に対する塞栓術
肺動静脈瘻は肺動脈と肺静脈が毛細血管を介さず、直接連続する疾患で、これにより、脳梗塞、脳膿瘍や血液の酸素化不良による労作時呼吸困難などの症状を発症します。術前の3DCT画像では、左肺に拡張した血管があり、本来なら直接繫がらない肺動脈と肺静脈が連続しています(矢印)。肺動脈撮影にて病巣を確認し、病巣部分に進めたカテーテルを使用して、金属コイル(*)を留置することでこの異常な血管の流れを停止させます。
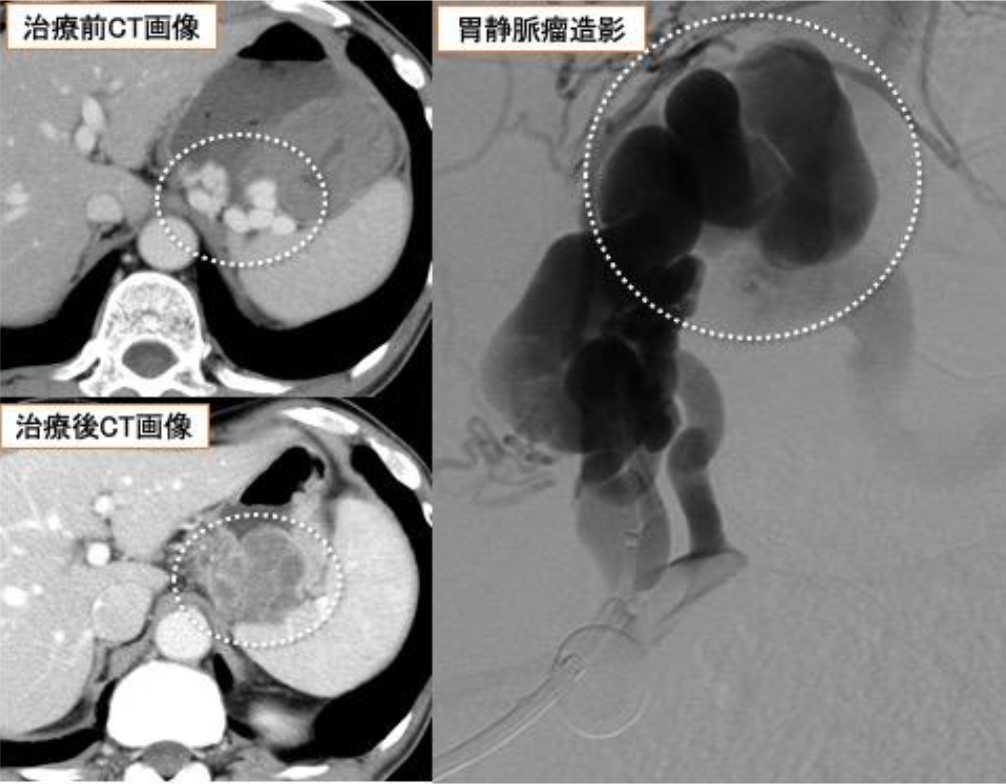
図2 胃静脈瘤に対する硬化療法
胃静脈瘤は肝硬変などに伴って発生する静脈瘤の一形態で、胃の粘膜下の静脈が著明に拡張し、破裂すると出血性ショックとなりえます。
術前のCT画像で胃の粘膜下に静脈瘤(点線円)を認めます。静脈瘤の流出路にカテーテルを進め、硬化剤を流し込むことで治療を行います。治療後のCTでは治療前に造影剤により染まっていた静脈瘤が閉塞し、造影増強効果が消失しています(点線円)。
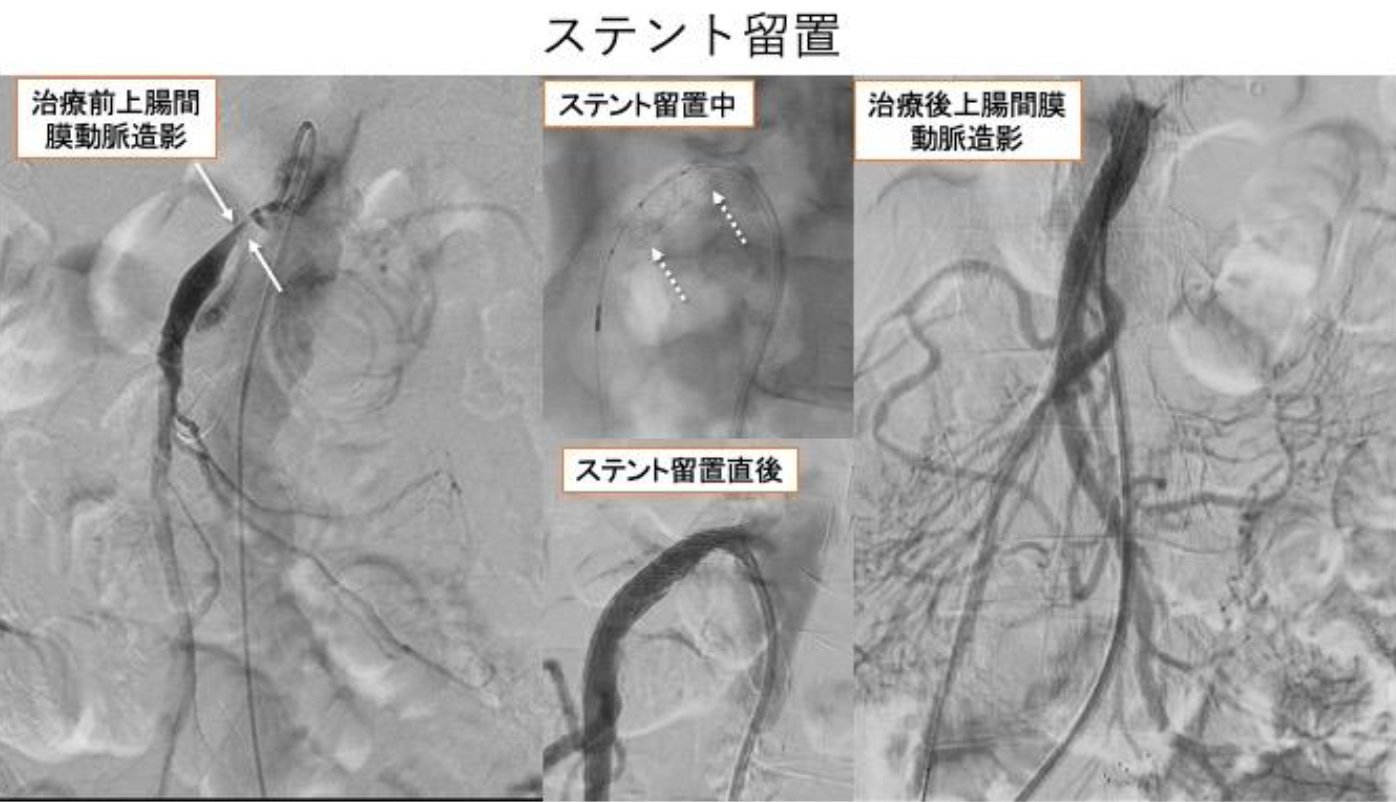
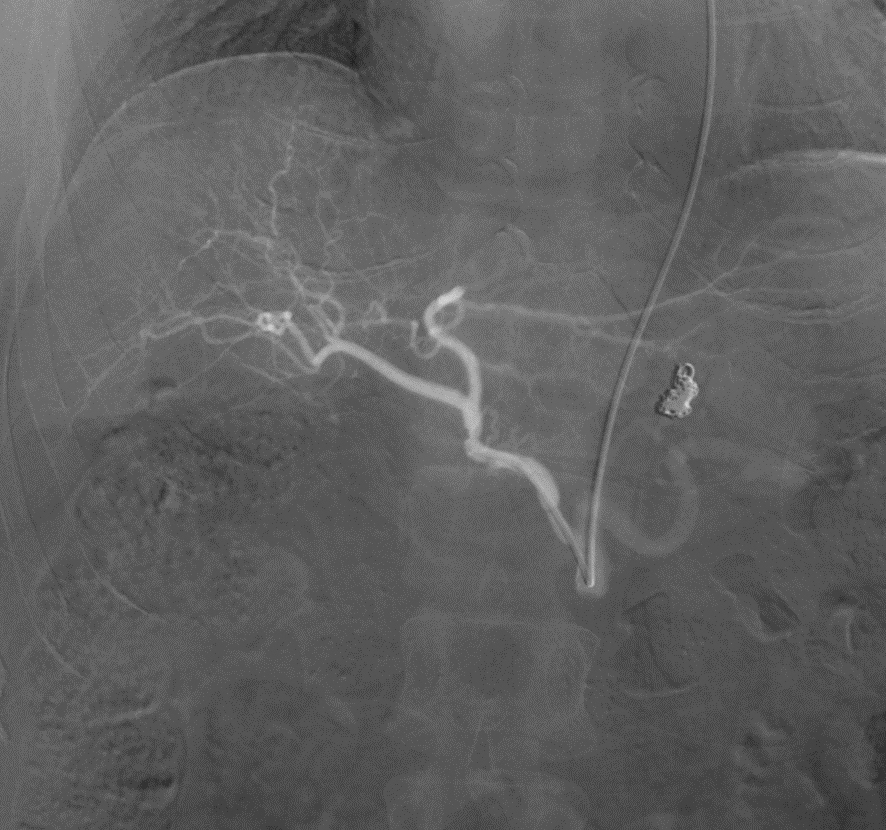
図3 上腸間膜動脈狭窄に対する血管形成術
消化管を栄養する上腸間膜動脈が動脈硬化で細くなることで消化管への血流が不足し、食後などに慢性の疼痛が発生します。
治療前の上腸間膜動脈造影では上腸間膜動脈の起始部に強い狭窄(矢印)があります。カテーテルを使用して、金属ステント(点線矢印)と呼ばれる血管を内側から拡張する器具を狭窄部に留置します。ステントを留置後の造影では狭窄は消失し、末梢の枝も明瞭化しています。
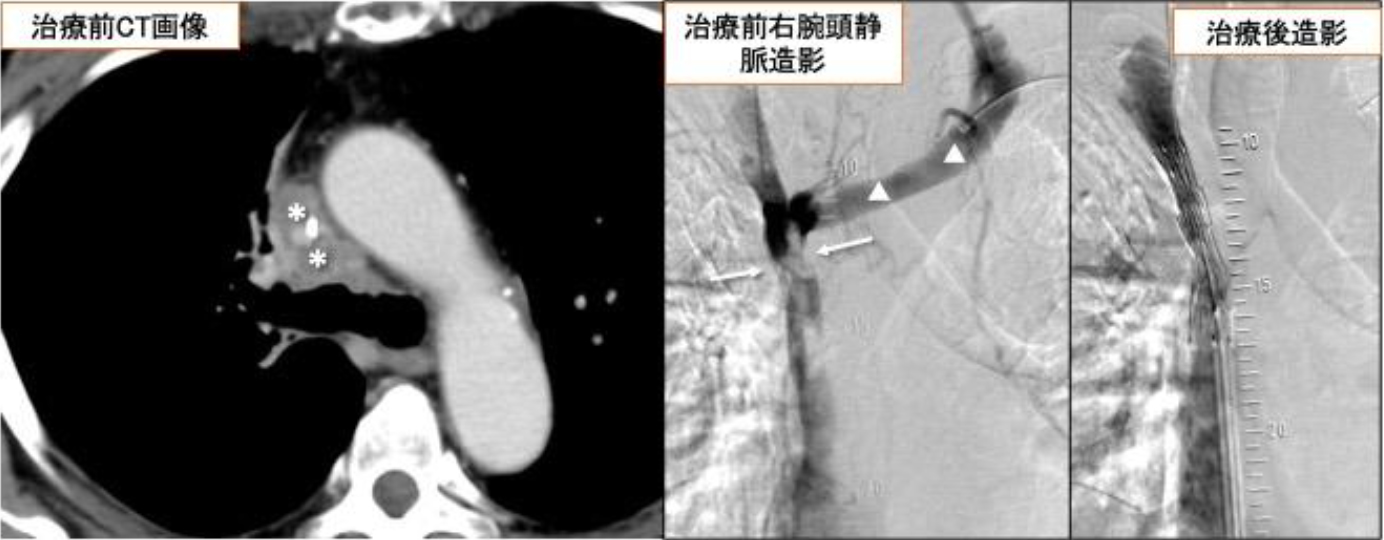
図4 上大静脈症候群に対する血管形成術
腫瘤などの原因により上大静脈という心臓への血液の通り道が細くなり、顔面、頸部、上肢の腫脹、呼吸困難などが発生します。
治療前のCTでは気管の前面に腫瘤(*)があり、上大静脈が不明瞭となっています。治療前の右腕頭静脈(上大静脈に合流する静脈)の造影では上大静脈に狭窄(矢印)があり、左腕頭静脈(▲)に造影剤が逆流しています。ステント留置後の造影では上大静脈が描出され、左腕頭静脈への逆流も消失しています。
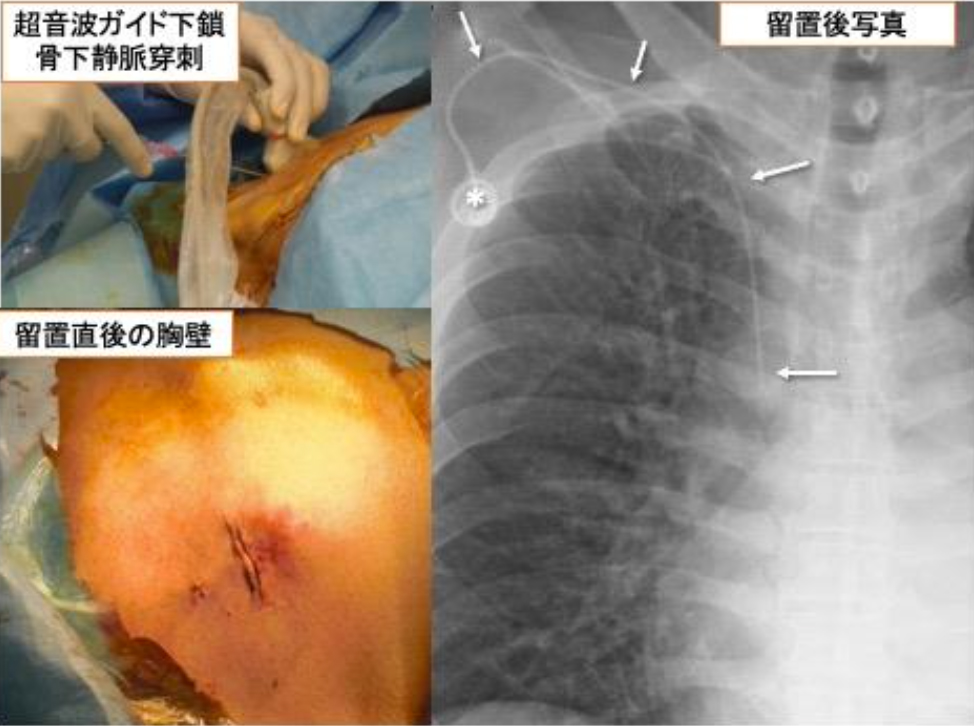
図5 中心静脈ポート留置術
中心静脈ポートは、中心静脈へ栄養や薬剤を簡単に注入できるようにする点滴システムで す。心臓の近くの太い静脈に留置した中心静脈カテーテル(矢印)と皮下に埋め込んだポート(*) と いう器具が連結したシステムです。ポートは直径2cm程の大きさで、ここに注射針を刺 して点滴治療を行います。 留置は局所麻酔下に行います。超音波検査機を利用し、針で鎖骨下静脈を穿刺し、ガイドワイヤーを挿入して、カテーテルを留置します。胸壁に数cmの皮膚切開を行い、カテーテルを接続したポートを埋め込みます。
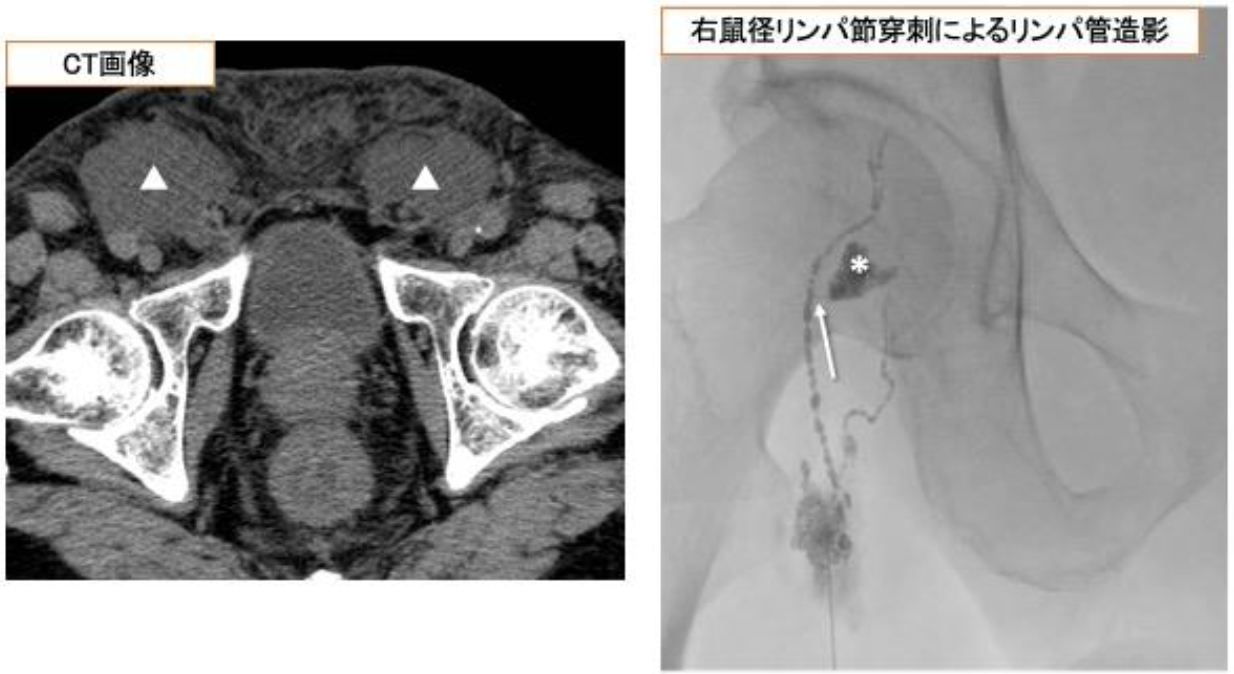
図6 両側鼠径部の難治姓リンパ瘻に対する塞栓術
術後の難治姓リンパ瘻に対して、リンパ管造影を行い、破綻したリンパ管を確認後、瘻孔を閉塞するための薬剤を注入します。CTでは両側鼠径部にリンパ瘻(▲)が認められます。右鼠径部のリンパ節を細い針で穿刺し、造影することで、リンパ管の破綻部(矢印)とリンパ瘻(*)が確認でき、液体塞栓物質を注入することで瘻孔を閉鎖します。
消化器内科
主として下記のような治療を担当しています。
肝細胞癌に対する肝動脈化学塞栓療法(TACE)
肝細胞癌に対するリザーバーカテーテル留置下化学療法
肝腫瘍破裂に対する動脈塞栓療法による止血術
胃静脈瘤に対するバルーン閉塞下逆行性経静脈的塞栓術(BRTO)
腎臓内科
腎臓内科では総合血管医療センターの一員として主に経皮的内シャント血管形成術の診療に携わらせていただいています。内シャントは血液透析療法を反復して継続していくために必要な血管でありバスキュラーアクセス(vascular access)とも呼ばれています。これは血液透析療法を行う際の患者様側のアクセスルート、つまり患者様から血液を脱血したり返血したりするための人体側の出入り口になる血管を指します。内シャントを作成するためには自己血管もしくは人工血管を用いて動脈と静脈を吻合します。これにより針が穿刺しやすく、血液透析に必要な血流が流れている血管を作成します。しかし継続して使用していくうちに静脈側へ高圧・高流量の血液が継続的に流入するため、血管内膜に肥厚が生じ、その結果血管内腔が狭窄してしまうことがあります。また内シャントは血液透析のために反復して穿刺する必要があるため、穿刺痕に狭窄が生じることもあります。このような狭窄が進行すると、血液透析に必要なだけの血流が得られなくなったり、穿刺が難しくなってくるなどの症状を生じてきます(内シャント機能低下)。また狭窄が進行した結果、血管が閉塞し内シャントとして使用できなくなることもあります(内シャント閉塞)。
こういった内シャント血管の狭窄の解除、閉塞の予防のために施行する処置の一つが、経皮的内シャント血管形成術です。方法としては内シャントの狭窄に向かって治療用の管(シース)を留置し、管を通じて金属のワイヤー(ガイドワイヤー)を通過させます。ワイヤーに沿って治療用の風船(バルーン)を狭窄部に進め膨らませることによって狭くなった血管を拡張させます。当科では超音波ガイド下もしくは血管造影検査下に経皮的内シャント血管形成術を施行しております。また内シャントが血栓性に閉塞した際は、血栓除去術を施行したのちに上記の血管形成術を施行することで内シャント機能を温存できるよう努めております。
治療内容【協力コメディカル】
看護師
(手術室看護師)
手術室看護師は、ハートチームの一員としてTAVI治療が滞りなく行えるようサポートし、患者さんが安全かつ安楽な手術を受けるために専門性の高い看護を心掛けています。
手術の前日には手術前訪問として患者さんに直接お会いし、体の動かしにくいところはないか、皮膚の弱いところがないかなどの身体所見を確認しています。また、不安や疑問に思っていることをお聞きし、安心して手術が受けられるように取り組んでいます。手術中には、医師がスムーズに治療を行えるようサポートするとともに、患者さんのそばで全身状態を観察し個別性のある看護を実践しています。
このように、TAVI治療の中で手術室看護師は医療スタッフと患者さんの仲介役や患者さんの代弁者としての役割を担っています。そして、患者さんやご家族に寄り添い、患者さんに満足していただける質の高い周術期看護を目指しています。
(カテーテル室看護師)
主にどんな患者さんに対応するのか
従来侵襲の高い外科的手術しか選択肢がなかった疾患・病態に対して、外科的な手術を行わずに、画像を用いて病気の場所だけを正確に治療します。一部全身麻酔下にて行う手技はありますがほとんどが局所麻酔下で意識のある状態で行われます。
患者さんへの身体的な負担を最低限に抑えることができ、低侵襲的(患者さんにやさしい)な治療となります。
治療内容
カテーテル室では、血管撮影装置やX線透視、エコーやCTなどの画像を見ながらカテーテルを使用して病気を治療しています。
高精度の血管撮影装置の導入により、がんや全身の血管疾患のさまざまな病気に対して治療ができるようになり、当院でのカテーテル治療・検査件数は県内でも症例の多い医療機関です。
カテーテル室で患者さんに最良の看護を提供するために
私たちは、カテーテル室の現場において、患者さんが安心して検査・治療に臨めること、安全・安楽に検査・治療ができることに最善の力を発揮する必要があると考えています。
予定治療の患者さんのカテ前後訪問を可能な限り実施したり、治療に必要な患者さんの身体情報と精神面の情報をとり、カテ前にカンファレンスを実施しチーム内で情報共有し検査・治療にあたっています。
カテーテル室ではスタッフ一同が術衣・プロテクター・帽子・マスク・ゴーグルを装着しており、患者さんにとっては異様な空間で緊張が高まる方もおられると思います。私たちは入室時に必ず自己紹介をし、治療中近くでいることを説明して安心してもらえるよう声掛けやタッチングを行っています。また、患者さんの個別性に合わせて、治療中、室温を調整し保温に努めたり、安楽な体位の工夫をしたり、緊張や不安感を抱いている患者さんが少しでもリラックスできるように音楽を流すなど、快適なカテーテル室の環境づくりにも心がけています。
血管内治療は低侵襲で行えるメリットはありますが合併症が起こらないとは限りません。
カテ室看護師は医師の指示のもと動くだけではなく、手技毎に起こり得る合併症や副作用を熟知し、予防や早期発見に努めています。緊急時に必要となる物品や薬品を準備し、手技の流れを見ながら起こりうる事態を予測し、迅速な対応に繋げています。
また、カテーテル室は手技のほとんどがX線を使うため患者さんだけでなく医療者も被曝のリスクがあります。正しい被曝防護の知識も十分に習得した上で患者さんへの看護を行っています。
カテーテル室から地域や患者さんへのメッセージ
当院は24時間体制で様々な緊急カテーテル治療に対応しています。心筋梗塞やクモ膜下出血、急性の脳梗塞、腹部・骨盤外傷など急な病気や突然のケガでも安心して医療を受けてもらえるよう体制を整えています。
カテーテル室ではインターベンションエキスパートナース(INE)の資格を取得した看護師がおり専門的な知識で患者さんが安心・安楽に治療が受けられるようにサポートしています。私たちは、救急外来スタッフとしても24時間救急患者受入体制をとり勤務しているため、患者さんが救急外来に来院した時からカテーテル治療まで継続して看護させていただきます。
患者さんが「日赤を選んでよかった。日赤で治療してよかった。」と思ってもらえるような関わりができるよう患者さんの心に寄り添い、質の高い看護を最高のチームワークを持って努めていきます。
診療放射線技師
X線透視やCT、超音波などの画像診断装置を使用して血管の治療をすることをIVR(Interventional Radiology)といいます。手術より体への負担が少なく治療を行うことが出来ますが、欠点として、造影剤の使用と放射線の被ばくがあります。できるだけ造影剤と放射線の被ばくを少なくし、より安全な治療が行えるための装置の機能を紹介します。
バイプレーン装置
当院のアンギオ装置は同時に2方向から撮影できるバイプレーン装置です。これにより1回の造影で2方向からの画像が撮影できるため造影剤の使用量を半分にすることが出来ます。手技時間を減らすこともできます。
ロードマップ機能
撮影した画像を透視画像に重ね合わせて、地図のように血管を映し出します。これにより撮影の回数を減らすことが出来ます。安全でより精度の高い手技につながります。
脳梗塞の画像
血栓により血管が詰まっています
透視だけでは血管の走行が見えません
ロードマップの画像
白く見えるのが重ね合わせた血管です
治療後の画像
血栓を取り除くことで血流が回復しています。
3D-DSA機能
回転させながら撮影することでCTと同じように立体的な画像を作ることが出来ます。これにより複雑な血管の走行を3次元的に観察することができ、より正確に把握することができます。
通常の写真
丸の中が動脈瘤です
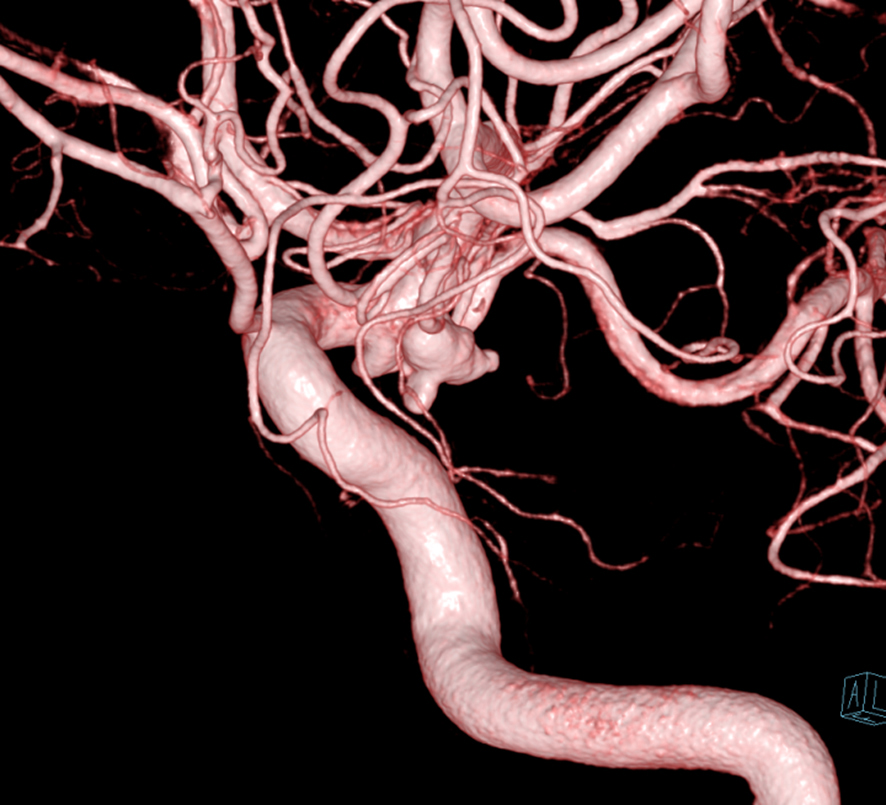
3D-DSAの写真
丸の中が動脈瘤です
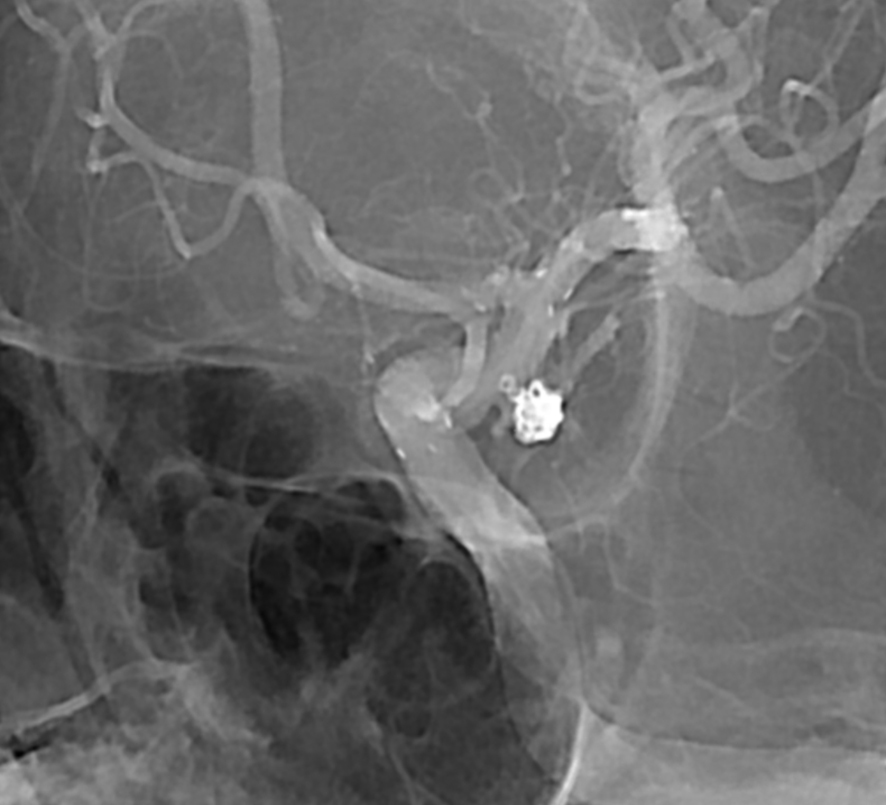
コイル塞栓後
コイル塞栓後の3D-DSA
血管を透かしています
エンボライゼーションガイダンス機能
カテーテルを直接目的の血管入れてCT撮影することで、普通のCTより細かい血管を写し出すことが出来ます。この機能は、その撮影した画像から肝臓がんを栄養する血管を自動的に選び出す機能です。これにより治療に必要な血管だけに抗がん剤を流すことが出来ます。
通常のDSAの写真
エンボライゼーションガイダンスの写真
CTフュージョン機能
あらかじめ撮影しておいたCT画像と透視画像を重ね合わせることが出来る機能です。透視で見ることの出来ない臓器の位置を確認しながら治療することが出来ます。
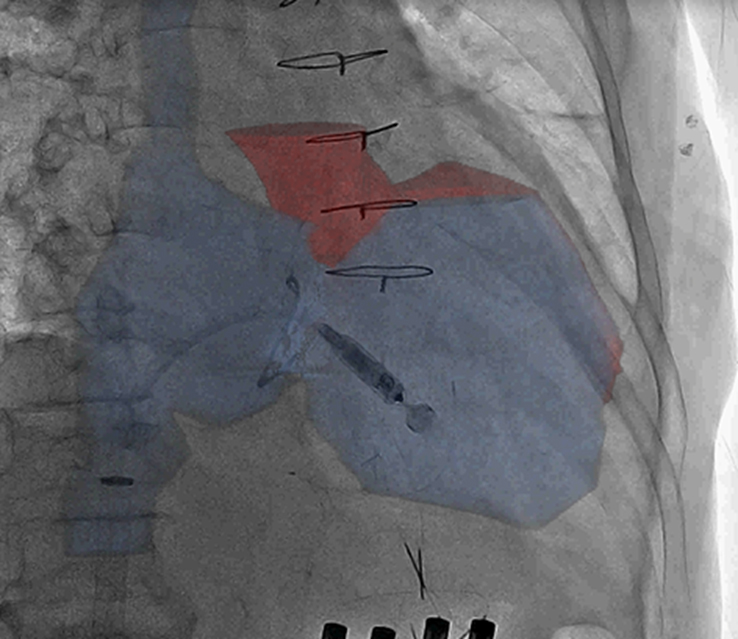
CTの画像と透視画像を重ね合わせてリードレスペースメーカーを入れている写真です
CTの画像と透視画像を重ね合わせて腹部大動脈瘤ステントグラフトを入れている写真です
臨床工学技士
臨床工学技士は医師の補助としてカテーテル室内の医療機器の操作を行います。
冠動脈病変の治療に対して血管の径や病変部の長さを計測する血管内超音波法(IVUS)、光干渉断層法(OCT)等の操作し、治療の補助を行っています。
緊急時は体外式膜型人工肺(ECMO)、補助循環用ポンプカテーテル(IMPELLA)、大動脈内バルーンパンピング(IABP)といった機器を準備・操作し救命に尽力しています。
また、高度化・専門化する医療現場に対応できるように日本心血管インターベンション治療学会の資格認定制度である心血管インターベンション技師(ITE)を取得している臨床工学技士も2名在籍し、安心・安全な治療ができるように体制を整えています。
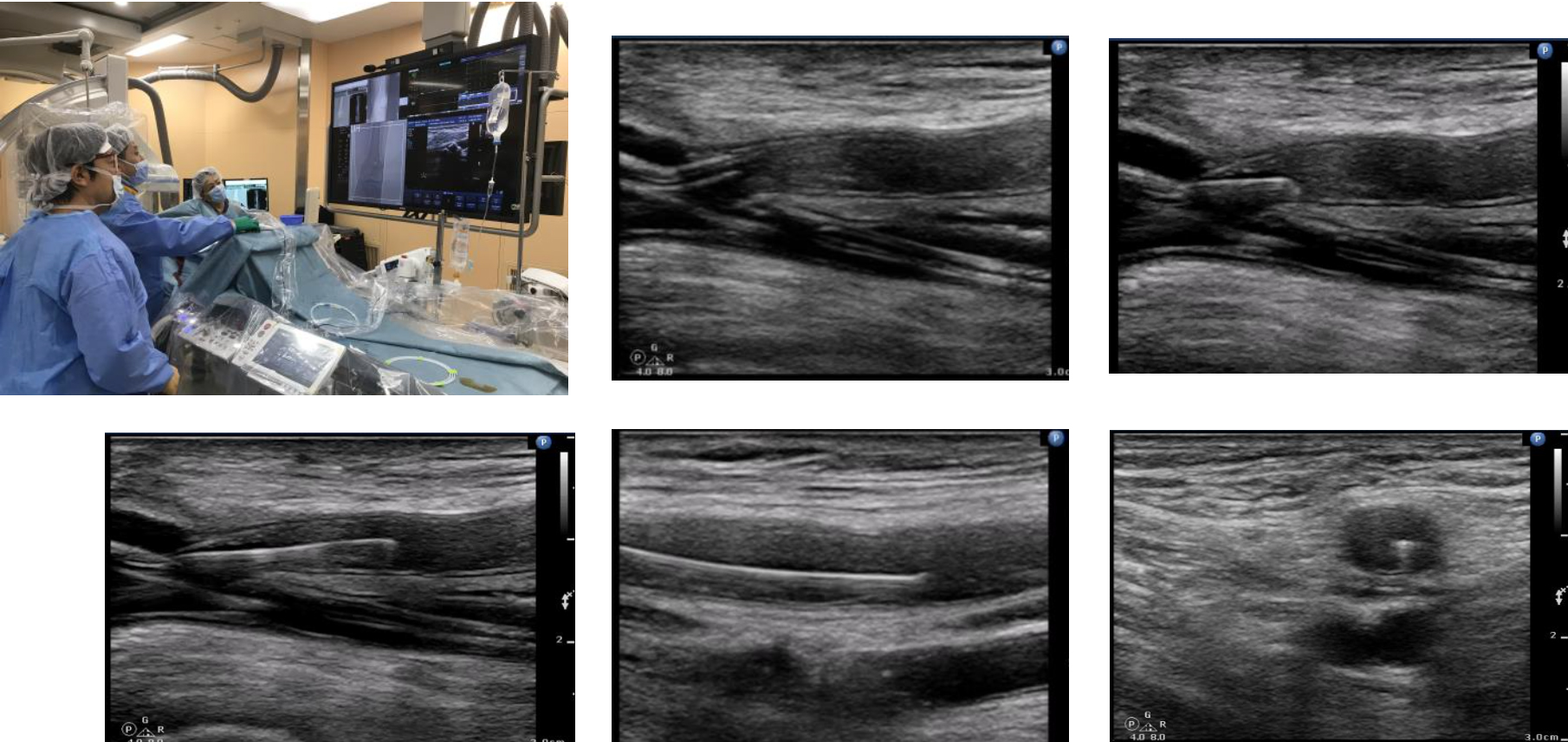
超音波検査士
総合血管治療センターでの血管内治療は多岐にわたり、症例によっては積極的に体表エコーを使用した治療に取り組んでいます。
<利点>
◎「医療被曝を軽減」
超音波は放射線被爆がなく、放射線を利用した従来の透視下手技に併用することで医療被爆が軽減できる。
◎「ガイドワイヤ先の血管内情報を得る」
閉塞病変はガイドワイヤ先の血管内情報が特に重要で、透視と血管内エコー(IVUS)では評価が困
難な場合、体表エコー(EVUS)併用でガイドワイヤ先の評価が可能になる。
<代表的な二つの治療>
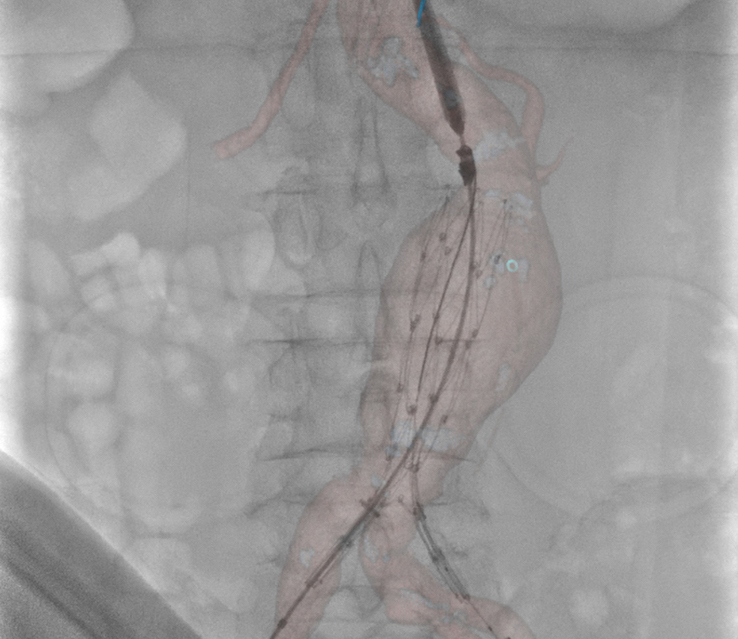
①エコーガイド下シャントPTA、VAIVT
透析のシャントは時に狭窄や閉塞をきたし、血液の流れが低下することもあります。そのためバスキュラーアクセスの状態をいち早く把握し、狭窄や閉塞時は早急にバルーン拡張や血栓吸引に対応し、ほぼ全例がエコーのみで手技を完遂しています。
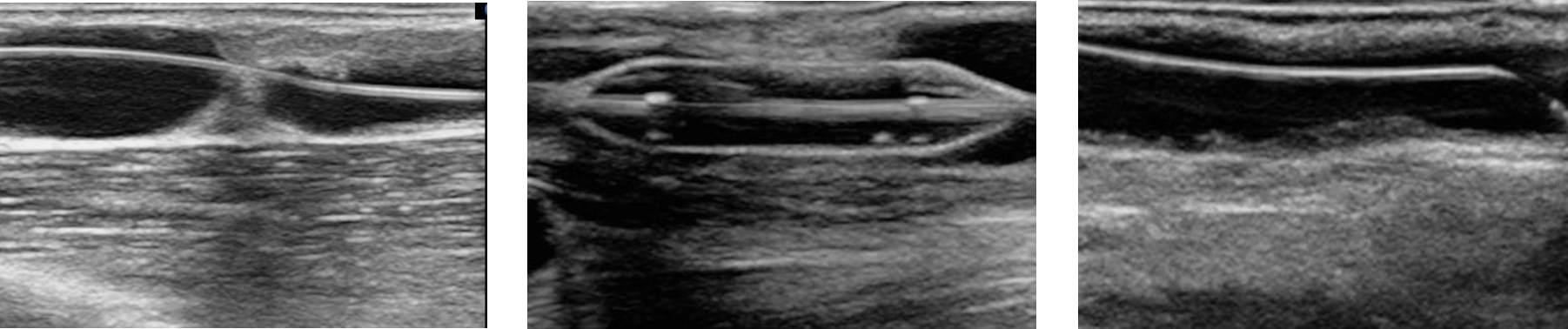
体表エコーガイド下 VAIVT(ワイヤリングとバルーニング)
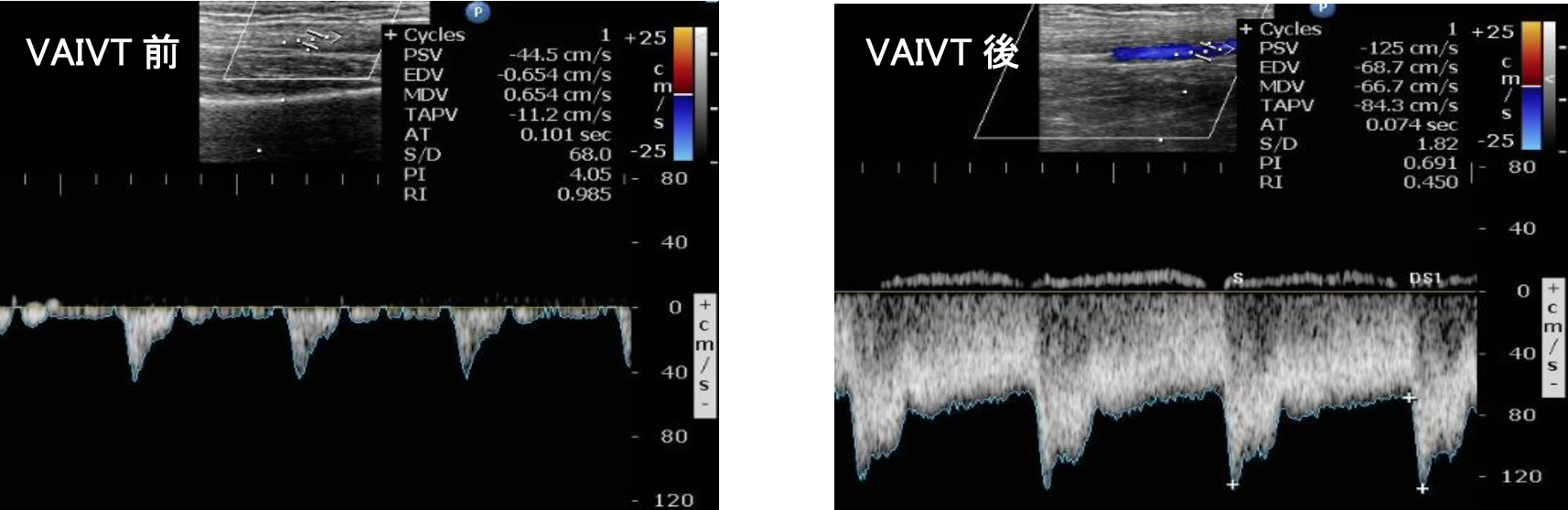
VAIVT 前後での上腕動脈におけるシャント機能評価(FV・RI)
②末梢血管内治療(EVUSガイド下EVT)
末梢動脈疾患(PAD)、特に浅大腿動脈(SFA)の閉塞症例では、体表エコーを併用し治療を行っています。
SFAのCTO病変に対するEVUSガイド下 EVT
スタッフ紹介
| スタッフ名 | 専門分野 | 認定医・専門医等 |
|---|---|---|
|
|
循環器全般・PCI・ 心不全 |
日本糖尿病学会 日本不整脈学会 日本心臓リハビリテーション学会 日本内科学会認定内科医 日本循環器学会専門医 日本心血管インターベンション治療学会認定医・専門医 |
|
|
中枢神経、頭頸部画像診断 Interventional Radiology(画像下治療) |
日本医学放射線学会放射線診断専門医 日本インターベンショナルラジオロジー学会専門医 日本核医学会専門医 日本医学放射線学会研修指導者 |
|
|
脳卒中 脳血管内治療 神経内視鏡手術 頭痛 |
日本脳神経外科学会専門医 日本脳神経血管内治療学会専門医・指導医 日本脳卒中学会専門医・指導医 日本脳卒中の外科学会技術指導医 日本神経内視鏡学会技術認定医 日本頭痛学会専門医 |
地域の先生方へ
上記のような症状や病名を疑われる患者さんをご紹介いただければ、当該病変の診断から、治療まで一貫して対応させていただきます。また血管病変は全身性であることから、併存疾患の発見にも役立ちます。
当面、各診療科を通じての外来診察はこれまで通り受け付けます。紹介診療科が不明な場合は以下の外来で対応します。
予約を原則としていますので、診療情報提供を当院地域医療室までお願いします。




